Ишемия диска зрительного нерва
Содержание статьи
Ишемическая нейропатия зрительного нерва
Ишемическая нейропатия зрительного нерва — поражение зрительного нерва, обусловленное функционально значимым расстройством кровообращения в его интрабульбарном или интраорбитальном отделе. Ишемическая нейропатия зрительного нерва характеризуется внезапным снижением остроты зрения, сужением и выпадением полей зрения, монокулярной слепотой. Диагностика ишемической нейропатии требует проведения визометрии, офтальмоскопии, периметрии, электрофизиологических исследований, УЗДГ глазных, сонных и позвоночных артерий, флюоресцентной ангиографии. При выявлении ишемической нейропатии зрительного нерва назначается противоотечная, тромболитическая, спазмолитическая терапия, антикоагулянты, витамины, магнитотерапия, электро- и лазерстимуляция зрительного нерва.
Общие сведения
Ишемическая нейропатия зрительного нерва обычно развивается в возрасте 40-60 лет, преимущественно у лиц мужского пола. Это серьезное состояние, которое может вызывать значительное снижение зрения и даже слепоту. Ишемическая нейропатия зрительного нерва не является самостоятельным заболеванием органа зрения, а служит глазным проявлением различных системных процессов. Поэтому проблемы, связанные с ишемической нейропатией, изучаются не только офтальмологией, но и кардиологией, ревматологией, неврологией, эндокринологией, гематологией.
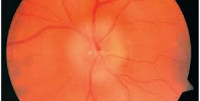
Ишемическая нейропатия зрительного нерва
Классификация
Поражение зрительного нерва может развиваться в двух формах — передней и задней ишемической нейропатии. Обе формы могут протекать по типу ограниченной (частичной) или тотальной (полной) ишемии.
При передней ишемической нейропатии зрительного нерва патологические изменения обусловлены острым расстройством кровообращения в интрабульбарном отделе. Задняя нейропатия развивается реже и связана с ишемическими нарушениями, возникающими по ходу зрительного нерва в ретробульбарном (интраорбитальном) отделе.
Причины
Передняя ишемическая нейропатия патогенетически обусловлена нарушением кровотока в задних коротких ресничных артериях и развивающейся вследствие этого ишемией ретинального, хориоидального (преламинарного) и склерального (ламинарного) слоев ДЗН. В механизме развития задней ишемической нейропатии ведущая роль принадлежит расстройству кровообращения в задних отделах зрительного нерва, а также стенозам сонных и позвоночных артерий. Локальные факторы острого нарушения кровообращения зрительного нерва могут быть представлены как функциональными расстройствами (спазмами) артерий, так и их органическими изменениями (склеротическими поражениями, тромбоэмболиями).
Этиология ишемической нейропатии зрительного нерва мультифакторная; заболевание обусловлено различными системными поражениями и связанными с ними общими гемодинамическими нарушениями, локальными изменениями в сосудистом русле, расстройствами микроциркуляции. Ишемическая нейропатия зрительного нерва наиболее часто развивается на фоне общих сосудистых заболеваний — атеросклероза, гипертонической болезни, височного гигантоклеточного артериита (болезни Хортона), узелкового периартериита, облитерирующего артериита, сахарного диабета, дископатий шейного отдела позвоночника с нарушениями в вертебробазилярной системе, тромбоза магистральных сосудов. В отдельных случаях ишемическая нейропатия зрительного нерва возникает вследствие острой кровопотери при желудочно-кишечных кровотечениях, травмах, хирургических вмешательствах, анемии, артериальной гипотонии, болезнях крови, после наркоза или гемодиализа.
Симптомы
При ишемической нейропатии зрительного нерва чаще поражается один глаз, однако у трети больных могут наблюдаться двусторонние нарушения. Нередко второй глаз вовлекается в ишемический процесс спустя некоторое время (несколько дней или лет), обычно в течение ближайших 2-5 лет. Передняя и задняя ишемическая нейропатия зрительного нерва часто сочетаются между собой и с окклюзией центральной артерии сетчатки.
Оптическая ишемическая нейропатия, как правило, развивается внезапно: часто после сна, физического усилия, горячей ванны. При этом резко снижается острота зрения (вплоть до десятых долей, светоощущения или слепоты при тотальном поражении зрительного нерва). Резкое падение зрения происходит в период от нескольких минут до часов, так что пациент четко может указать время ухудшения зрительной функции. Иногда развитию ишемической нейропатии зрительного нерва предшествуют симптомы-предвестники в виде периодического затуманивания зрения, боли за глазом, сильной головной боли.
При данной патологии в том или ином варианте всегда нарушается периферическое зрение. Могут отмечаться отдельные дефекты (скотомы), выпадения в нижней половине поля зрения, выпадения височной и носовой половины поля зрения, концентрическое сужение полей зрения.
Период острой ишемии продолжается в течение 4-5 недель. Затем постепенно спадает отек ДЗН, рассасываются кровоизлияния, наступает атрофия зрительного нерва различной степени выраженности. При этом дефекты полей зрения сохраняются, но могут значительно уменьшаться.
Диагностика
Для выяснения характера и причин патологии пациенты с ишемической нейропатией зрительного нерва должны быть обследованы офтальмологом, кардиологом, эндокринологом, неврологом, ревматологом, гематологом.
Комплекс офтальмологического обследования включает проведение функциональных тестов, осмотра структур глаза, ультразвуковых, рентгенологических, электрофизиологических исследований.
Проверка остроты зрения выявляет его снижение от незначительных величин до уровня светоощущения. При обследовании полей зрения определяются дефекты, соответствующие повреждению тех или иных участков зрительного нерва.
При офтальмоскопии выявляется бледность, ишемический отек и увеличение ДЗН, его проминация в стекловидное тело. Сетчатка вокруг диска отечна, в макуле определяется «фигура звезды». Вены в зоне сдавления отеком узкие, на периферии, напротив, полнокровные и расширенные. Иногда выявляются очаговые кровоизлияния и экссудация.
Ангиография сосудов сетчатки при ишемической нейропатии зрительного нерва выявляет ретинальный ангиосклероз, возрастной фиброз, неравномерный калибр артерий и вен, окклюзию цилиоретинальных артерий. При задней ишемической нейропатии зрительного нерва офтальмоскопия в остром периоде не выявляет никаких изменений в ДЗН. При УЗДГ глазных, надблоковых, сонных, позвоночных артерий нередко определяются изменения кровотока в данных сосудах.
Электрофизиологические исследования (определение критической частоты слияния мельканий, электроретинограмма и др.) демонстрируют снижение функциональных порогов зрительного нерва. При исследовании коагулограммы обнаруживаются изменения по типу гиперкоагуляции; при определении холестерина и липопротеидов выявляется гиперлипопротеинемия. Ишемическую нейропатию зрительного нерва следует отличать от ретробульбарного неврита, объемных образований орбиты и ЦНС.
Лечение
Терапия ишемической нейропатии зрительного нерва должна быть начата в первые часы после развития патологии, поскольку длительное нарушение кровообращение вызывает необратимую гибель нервных клеток. Неотложная помощь при резко развившейся ишемии включает немедленное внутривенное введение раствора эуфиллина, прием нитроглицерина под язык, вдыхание паров нашатырного спирта. Дальнейшее лечение ишемической нейропатии зрительного нерва проводится стационарно.
Последующее лечение направлено на снятие отека и нормализацию трофики зрительного нерва, создание обходных путей кровоснабжения. Важное значение имеет терапия основного заболевания (сосудистой, системной патологии), нормализация показателей свертывающей системы и липидного обмена, коррекция уровня АД.
При ишемической нейропатии зрительного нерва назначается прием и введение мочегонных препаратов (диакарба, фуросемида), сосудорасширяющих и ноотропных средств (винпоцетина, пентоксифилина, ксантинола никотината), тромболитических препаратов и антикоагулянтов (фениндиона, гепарина), кортикостероидов (дексаметазона), витаминов групп В, С и Е. В дальнейшем проводится магнитотерапия, электростимуляция, лазерстимуляция волокон зрительного нерва.
Прогноз и профилактика
Прогноз ишемической нейропатии зрительного нерва неблагоприятен: несмотря на лечение, часто сохраняется значительное снижение остроты зрения и стойкие дефекты периферического зрения (абсолютные скотомы), обусловленные атрофией зрительного нерва. Повышения остроты зрения на 0,1-0,2 удается добиться лишь у 50% пациентов. При поражении обоих глаз возможно развитие слабовидения или тотальной слепоты.
Для профилактики ишемической нейропатии зрительного нерва важное значение имеет терапия общих сосудистых и системных заболеваний, своевременность обращения за медицинской помощью. Пациентам, перенесшим ишемическую нейропатию зрительного нерва одного глаза, необходимо диспансерное наблюдение офтальмолога и проведение соответствующей профилактической терапии.
Источник
Ишемическая нейропатия зрительного нерва: передняя, задняя
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В основе ишемической нейропатии зрительного нерва лежит острое нарушение артериального кровообращения в системе сосудов, питающих зрительный нерв.
[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
H47.3 Другие болезни зрительного нерва
Причины ишемической нейропатии зрительного нерва
В развитии данной патологии основную роль играют следующие три фактора: нарушение общей гемодинамики, локальные изменения в стенке сосудов, коагуляционные и липопротеидные сдвиги в крови.
Нарушения общей гемодинамики чаще всего обусловлены гипертонической болезнью, гипотонией, атеросклерозом, диабетом, возникновением стрессовых ситуаций и обильных кровотечений, атероматозом сонных артерий, окклюзирующими заболеваниями брахиоцефальных артерий, болезнями крови, развитием гигантоклеточного артериита.
Локальные факторы. В настоящее время придают большое значение местным локальным факторам, обусловливающим формирование тромбов. Среди них — изменение эндотелия стенки сосудов, наличие атероматозных бляшек и участков стеноза с образованием завихрения кровотока. Представленные факторы определяют патогенетически ориентированную терапию этого тяжелого заболевания.
[9], [10], [11], [12], [13], [14]
Симптомы ишемической нейропатии зрительного нерва
Выделяют две формы ишемической нейропатии — переднюю и заднюю. Они могут проявляться в виде частичного (ограниченного) или полного (тотального) поражения.
[15], [16], [17], [18], [19]
Передняя ишемическая нейропатия
Острое нарушение кровообращения в интрабульбарном отделе зрительного нерва. Изменения, происходящие в головке зрительного нерва, выявляют при офтальмоскопии.
При тотальном поражении зрительного нерва зрение снижается до сотых и даже до слепоты, при частичном — сохраняется высоким, но отмечаются характерные клиновидные скотомы, причем вершина клина всегда обращена к точке фиксации взора. Клиновидные выпадения объясняются секторальным характером кровоснабжения зрительного нерва. Клиновидные дефекты, сливаясь, обусловливают квадрантное или половинчатое выпадение в поле зрения. Дефекты поля зрения чаще локализуются в его нижней половине. Зрение снижается в течение нескольких минут или часов. Обычно больные точно указывают день и час, когда резко снизилось зрение. Иногда могут отмечаться предвестники в виде головной боли или преходящей слепоты, но чаще заболевание развивается без предвестников. При офтальмоскопии виден бледный отечный диск зрительного нерва. Вторично изменяются сосуды сетчатки, прежде всего вены. Они широкие, темные, извитые. На диске и в парапапиллярной зоне могут быть кровоизлияния.
Продолжительность острого периода заболевания 4-5 нед. Затем отек постепенно уменьшается, кровоизлияния рассасываются и проявляется атрофия зрительного нерва разной степени выраженности. Дефекты поля зрения сохраняются, хотя могут значительно уменьшиться.
[20], [21], [22], [23], [24]
Задняя ишемическая нейропатия
Острые ишемические нарушения развиваются по ходу зрительного нерва за глазным яблоком — в интраорбитальном отделе. Это задние проявления ишемической нейропатии. Патогенез и клиническое течение заболевания идентичны таковым передней ишемической нейропатии, но в остром периоде отсутствуют изменения на глазном дне. Диск зрительного нерва естественного цвета с четкими границами. Лишь через 4-5 нед появляется деколорация диска, начинает развиваться частичная или полная атрофия. При тотальном поражении зрительного нерва центральное зрение может снижаться до сотых или до слепоты, как и при передней ишемической нейропатии, при частичном острота зрения может сохраняться высокой, но в поле зрения выявляют характерные клиновидные выпадения, чаще в нижних или нижне-носовых отделах. Диагностика в ранней стадии сложнее, чем при ишемии головки зрительного нерва. Дифференциальную диагностику проводят с ретробульбарным невритом, объемными образованиями орбиты и центральной нервной системы.
У 1/3 больных с ишемической нейропатией поражается второй глаз, в среднем через 1-3 года, но этот интервал может колебаться от нескольких дней до 10-15 лет.
[25], [26], [27], [28]
Лечение ишемической нейропатии зрительного нерва
Лечение ишемической нейропатии должно быть комплексным, патогенетически обусловленным с учетом общей сосудистой патологии больного. Прежде всего предусматривается применение:
- спазмолитических средств (сермион, ницерголин, трентал, ксантинол, никотиновая кислота и др.);
- тромболитических препаратов — плазмина (фибринолизин) и его активаторов (урокиназа, гемаза, кавикиназа);
- антикоагулянтов;
- симптоматических средств;
- витаминов группы В.
Проводят также магнитотерапию, электро- и лазерстимуляцию зрительного нерва.
Больные, перенесшие ишемическую нейропатию одного глаза, должны находиться под диспансерным наблюдением, им необходимо проводить соответствующую профилактическую терапию.
Источник
Ишемия диска зрительного нерва
Передняя ишемическая нейропатия (рис. 86 см. в Приложении) наступает в результате нарушения кровообращения в сосудах, питающих зрительный нерв. Наступает быстрая потеря зрения, вплоть до светоощущения, значительно чаще у пожилых людей, страдающих гипертонической болезнью, атеросклерозом, эндоартериитом, диабетом, коллагенозами, часто бывает у больных с височным артериитом. Такое состояние может наступить у здоровых людей после экстракции зуба. На глазном дне видно, что диск становится отечен, бледен, проминирует в стекловидное тело, границы размыты, часто с ватообразным отеком и геморрагиями вокруг. Артерии сужены, калибр неравномерен, вены широкие, темные, извитые. В поле зрения возникают нетипичные верхние или нижние гемианопсии, могут быть секторообразные дефекты и центральные скотомы. Уже к концу второй недели наступает различной степени выраженности атрофия зрительного нерва.
Лечение: оказание неотложной помощи, срочная госпитализация и применение патогенетического лечения, которое направлено на внутрисосудистый тромб. При оказании неотложной помощи: нитроглицерин (0,0005 г) под язык или три капли 1% раствора на сахаре или вдыхание амилнитрита (2-3 капли из ампулы на носовой платок, бинт или марлю). Ретробульбарно 0,3-0,5 мл 0,1% раствора атропина и прискол (одну ампулу) в течение нескольких дней; 0,3-0,5 мл 0,4% раствора дексазона, 700-1000 ЕД гепарина.
Внутривенно 5-10 мл 2,4% раствора эуфиллина с 10-20 мл 40% раствором глюкозы, 2-4 мл 2% раствора но-шпы (медленно вводить и то и другое), 15% раствор компламина по 2 мл 1-2 раза в день, вводить очень медленно, в лежачем положении больного. В стационаре назначают кроме внутривенного, внутримышечное введение 2% раствора но-шпы в количестве 2-4 мл, гепарина 20,000-40,000 ЕД в сутки. Внутривенно от 1 до 6-7 раз вводится фибринолизин (разовая лечебная доза 20,000-30,000 ЕД) растворяется из расчета 10,000 ЕД на 10 мл раствора и вводится со скоростью 20-25 капель в минуту. В капельницу добавляется гепарин из расчета 2:1 (на 20,000 ЕД фибринолизина 10,000 ЕД гепарина). Кроме внутривенного введения, фибринолизин можно вводить ежедневно или через 1-2 дня ретробульбарно (от 800 до 100 ЕД в 0,25% растворе новокаина с добавлением гепарина 500 ЕД) и под конъюнктиву (300 ЕД без гепарина). Внутривенно назначается тромболитин 0,05-0,1 г — комплексное высокомолекулярное соединение аморфного трипсина с гепарином, (растворяют содержимое ампулы в 5 мл 2% раствора новокаина в вводят медленно 2 раза в сутки под контролем свертываемости крови и протромбинового индекса).
Применяют также внутривенно капельно из расчета 5,000 СТА на 1 кг массы больного фермент урокиназу. Одновременно, приблизительно в течение 6-7 дней вводят антикоагулянты прямого действия — гепарин внутримышечно каждые 4-6 часов по 5000-10000 ЕД.
Дозировка определяется временем свертывания крови или показателями тромбоэластограммы. Время свертывания должно быть удлинено в 2-2,5 раза по сравнению с нормой. Позже переходят на антикоагулянты непрямого действия — фенилин по 0,03 г 3-4 раза в день в первые сутки, затем 1 раз в день. Протромбиновый индекс не ниже 50-60%. Внутрь дают компламин по 0,3 2-3 раза в день после еды, трентал по 2 драже в день, ангинин по 0,25 3 раза в день, 0,5% раствор нитрата натрия по 1 ст. л 2-3 раза в день, никошпан по 1 т. 3 раза в день после еды, эуфиллин по 0,1 г 3 раза в день, папаверин по 0,02 3 раза в день, галидор по 0,1 2 раза в день в течение 10-15 дней, ксантинол и др. В период развития отека обязательно противоотечные препараты — диакарб по 0,25 2 раза в день (3 дня принимать, 2 дня перерыв), фуросемид по 0,04 г 1 раз в день. У пожилых людей следует проводить антисклеротическую терапию. Лечение больных проводится совместно с терапевтом и невропатологом. Рекомендуется также магнитотерапия, электро- и лазерстимуляция зрительного нерва.
Источник