Исследование зрительного нерва звпш
Содержание статьи
Диагностика методом ЗВП – зрительные вызваннные потенциалы.
Гимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 33 года;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.
Об авторе
Дата публикации: 11 февраля, 2017
Обновлено: 10 января, 2020
Зрительные вызванные потенциалы (ЗВП) – незаменимый метод диагностики нарушений зрения. С его помощью можно выявить патологию на любом участке зрительного анализатора: начиная от оптических сред глаза, заканчивая неврологическими болезнями. Кроме того, ЗВП помогают в ранней диагностике болезней, со зрением не связанных.
Методика проста в проведении, безболезненна, подходит детям. Профессионализм и опыт требуются для правильной интерпретации полученных данных.
Клиническая ценность
Суть в том, что человеку демонстрируют зрительный стимул. Одновременно регистрируют, как на увиденное реагирует мозг пациента. Для взрослых, это – вспышка света, точка на экарне, для ребенка – любимая игрушка.
Метод зрительных вызванных потенциалов в неврологической практике применяется для раннего выявления:
- рассеянного склероза;
- деменции любого генеза;
- расстройств аутистического спектра;
- болезни Паркинсона и паркинсонизма;
- синдрома дефицита внимания и гиперактивности (СДВГ);
- эпилептических болезней;
- нейропатий разнообразного генеза;
- энцефалитов, в том числе и вирусных;
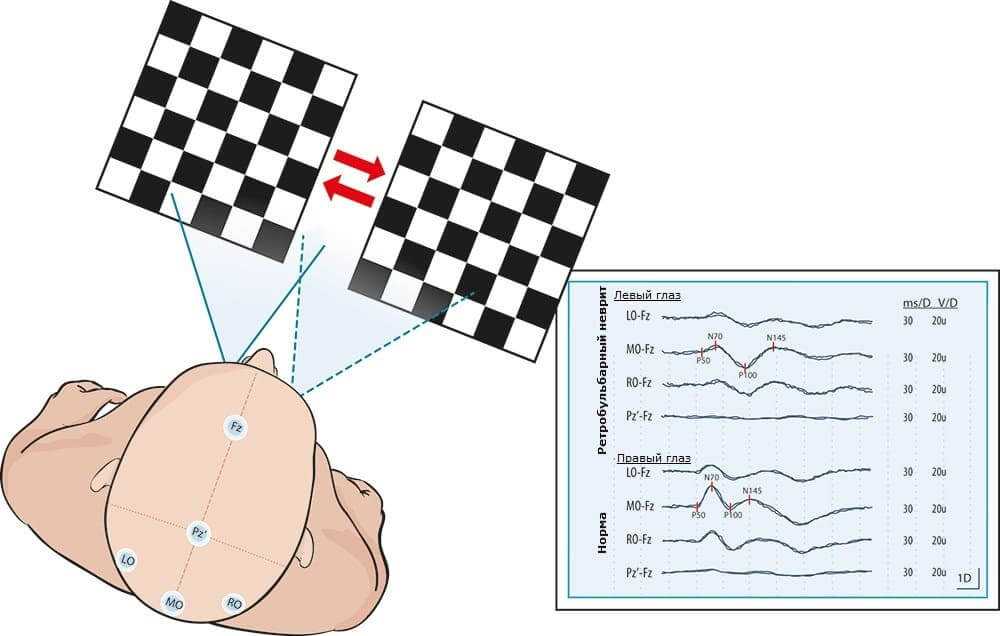
Детали процедуры зависят от выбранного варианта записи ЗВП. Вариантов два:
- На вспышечный стимул, когда зрительный стимул возникает периодически с заданной частотой.
- Реверсивный паттерн. Второе название – шахматный – чередование черных белых клеток. Подразумевает длительное «смотрение» на фиксационную точку или игрушку (если пациент – ребенок).
Выбор подходящего варианта для отдельного человека определяется индивидуально, по результатам предварительного неврологического осмотра.
Анатомо-физиологическое обоснование методики
В процессе эволюции, у позвоночных животных сформировалось пять систем познания окружающего мира – анализаторов. Один из них – зрительный.
Не менее 80% информации об окружении, человек получает с помощью зрения. И глаз – только один, начальный сегмент сложной структуры, формирующей зрительный анализатор.
Анатомически и физиологически, выделяют такие уровни обработки воспринятого зрительного образа:
- сетчатка, палочки и колбочки которой в ответ на увиденное создают потенциалы и по аксонам ганглиозных клеток передают импульсы в зрительный нерв;
- зрительные нервы – пучки нервных миелинизированных волокон, идущие в подкорковые отделы, где в районе хиазмы частично перекрещиваются;
- потом уже смешанные волокна достигают правого и левого латерального коленчатого тела мозга в районе таламуса;
- там сигнал обрабатывается в нейронах вентрального и дорсального ядер, чьи аксоны формируют зрительную лучистость;
- зрительная лучистость (оптическая радиация в некоторых источниках) соединяет таламические центры зрения со зрительной корой соответствующего полушария (по Бродману, это поля с 17 по 19).
Поле № 17 – первичная зрительная кора, № 18 – вторичная, парастриарная, № 19 – третичная или перистриарная зрительная кора.
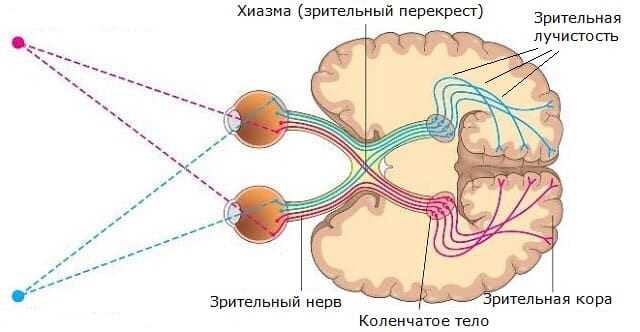
В области хиазмы, волокна зрительных нервов перекрещиваются частично. Они обмениваются «носовыми половинами». То есть после хиазмы, к правому коленчатому телу идут волокна от соответствующей височной части сетчатки и «носовой» половины сетчатки с контралатеральной стороны.
Таким образом, зрительный образ, увиденный глазом, в виде электрического импульса проходит через весь мозг в затылочную кору. Сбой на любом из описанных выше звеньев, помогает выявить регистрация этого импульса, который, собственно, и является вызванным зрительным потенциалом.
Показания к проведению
Процедура ЗВП дает объективные данные о функциональности каждого из описанных выше звеньев зрительного анализатора. Также показывает органические (анатомические) повреждения того или иного отдела.
И, что также важно – уточняет уровень, на котором возникла патология. Это помогает врачам сосредоточиться на нужной точке приложения лечения, чтоб помочь пациенту.
Показания следующие:
- патология полей зрения;
- демиелинизирующие болезни – рассеянный склероз и т.д.;
- неврит зрительного нерва;
- патология сетчатки;
- невротическая и органическая слепота;
- нарушения зрения после ЧМТ;
- опухолевые процессы головного мозга;
- зрительные расстройства центрального характера (иллюзии, психические отклонения).
Условия регистрации
Активный электрод располагают в проекции затылочной коры в точках О1 и О2 по международной системе «10-20%». При использовании одноканальной записи – в точку Oz. После чего подключают на минусовый вход усилителя.
Референтный электрод – в точку Fz, второй конец – на второй плюсовый вход усилителя.
Заземляющий электрод устанавливают на мастоид – сосцевидный отросток височной кости, сразу за ухом.
Частотная полоса 0,5-100 Гц, эпоха анализа – 500 мс, число усреднений – 50-200. При необходимости можно изменять коэффициент режекции для вырезания эпох, внутри которых сигнал превышает заданный уровень.
Короткие зрительные стимулы разнообразны: в формате вспышек, реверсии шахматных паттернов различного размера и т. д. Фотостимуляция проводится через фотостимулятор, очки или экран монитора.
Параметры ответов
По параметрам времени (латентности), ЗВП подразделяются на два типа компонентов: ранние, до 100 мс и поздние – более 100 мс.
Результат представляет собой график, на котором выделяют компоненты (пример № 1):
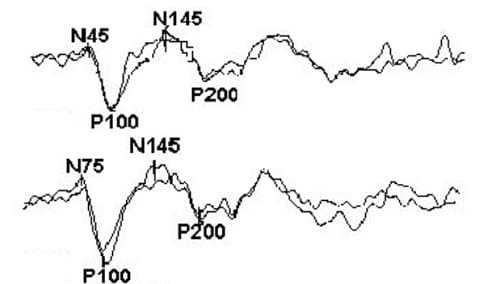 Пример № 1 Так выглядит нормальный результат процедуры ЗВП – зрительных вызванных потенциалов
Пример № 1 Так выглядит нормальный результат процедуры ЗВП – зрительных вызванных потенциалов- Первый положительный – N75. Он свидетельствует о восприятии оптического стимула зрительным нервом (желтое пятно). Регистрируется с поля № 17, ближнего.
- Отрицательный зубец P100 характеризует движение зрительного импульса в поля 17-18. У здорового человека имеет наибольшую амплитуду, чем отличается на фоне остальных компонентов.
- Третий широкий позитивный пик обозначается N145, генерируется корой 18 и 19 полей по Бродману.
- Следующий значимый компонент P200 – отрицательный широкий провал. Его источниками являются подкорковые ядра таламуса и ствола мозга.
Дальнейшие синусоидальные колебания, регистрируемые при ЗВП, отличаются большой вариабельностью. Из-за чего в клинической практике ими часто пренебрегают.
Диагностическую ценность представляют амплитуда регистрируемых компонентов и их ширина (длительность). Процедура требует точной установки электродов, соблюдения стандартов фотоимпульсации.
- пол пациента – у женщин, норма латентности основного P100 не должна превышать 102 мс, у мужчин – 114 мс;
- возраст – у пожилых может мутнеть хрусталик;
- анамнез – травмы и болезни в прошлом могут приводить к помутнению других оптических сред глаза (роговицы, стекловидного тела).
Основы расшифровки
После идентификации целевых компонентов ЗВП, оценивают их форму, параметры амплитуды и длительности. Расчеты проводятся для обоих глаз по отдельности. Потом сравниваются
Для практической неврологии ценность имеют следующие параметры ответов:
- Показатель латентности компонентов N75, P100 и N145 при стимуляции поочередно одного и другого глаза.
- Амплитуда компонента P100 от самой низкой его точки до верхушки предшествующего N
- Межокулярная разность латентного времени, т.е. разность латентностей, полученная отдельно с правого и левого глаза.
- Межокулярные амплитудные соотношения – то же самое, но измеряется высота и глубина компонентов.
- Конфигурация ответов – их форма, структура.
Отклонения указанных параметров ЗВП от нормы, говорят о той или иной патологии. Какой именно, и на каком уровне возникшей –определяет врач, анализирующий данные.
Превышение нормы латентности P100 отмечается как при поражении проводящих путей, так и при патологии сетчатки.
Если аномалия регистрируется с одного глаза, то имеет место односторонняя дисфункция зрительных путей. При двусторонней удлиненной латентности, предполагают билатеральную дисфункцию зрительных путей.
Амплитуда Р100 служит чувствительным показателем проблем с периферической частью зрительного анализатора – глаз, сетчатка.
Также может снижаться вследствие плохой фиксации взора, нарушении фокусировки взгляда, астигматизме.
Амплитуда Р100 наиболее чувствительна к заболеваниям глаза и сетчатки. Поэтому снижение ее должно трактоваться как патологическое, лишь если исключена периферическая патология глаза.
Патология глаз
При наличии у больного катаракты или помутнения стекловидного тела, с подозрением на поражение сетчатки (сахарный диабет, макулодистрофия и т д.), комплексная регистрация ЗВП и ЭРГ позволяет прогнозировать степень сохранности зрительных функций и тем самым уточнить показания к операции и к имплантации искусственного хрусталика. О состоянии сетчатки расскажет исследование глазного дна.
Патология уровня перекреста
Если поражение на уровне глаза исключается, то снижение амплитуды Р100 может указывать на пре- или постхиазмальный уровень нарушения проведения сигнала (пример № 2).
Асимметричные данные при сравнении результатов для правого и левого глаза, свидетельствуют как в пользу хиазмального, так и на постхиазмальный уровень поражения.
Выявление амплитудной асимметрии при стимуляции одного глаза, вероятнее для прехиазмального уровня поражения.
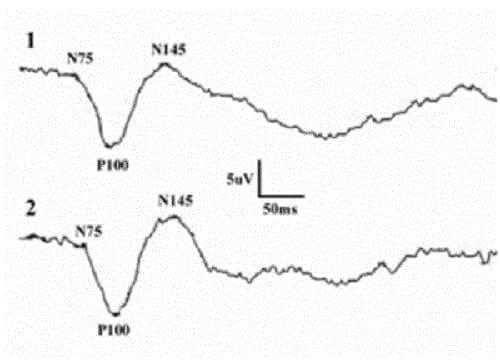
Пример № 2.
Асимметрия зрительных вызванных потенциалов при патологии в районе хиазмы
Аномальная конфигурация компонента Р100 или комплекса N75-P100-N145 при нормальных значениях их латентности и амплитуды, не указывает на патологию ЗВП. Однако может косвенно подтверждать предполагаемый диагноз, особенно при исследовании в динамике.
ЧМТ
При черепно-мозговой травме регистрируются различные изменения со стороны компонентов ЗВП. Зависят они от механизма травмы, степени повреждения проводящих путей и нейронов, локализации участка травмы.
Атрофические процессы и рассеянный склероз
У пациентов с частичной атрофией зрительных нервов прослеживается связь между степенью нарушений зрительных функций и выраженностью амплитудно-временных аномалий полученных данных.
Диагностическое и клиническое применение получили зрительные вызванные потенциалы в диагностике рассеянного склероза.
Патологические изменения при рассеянном склерозе связаны со следующим:
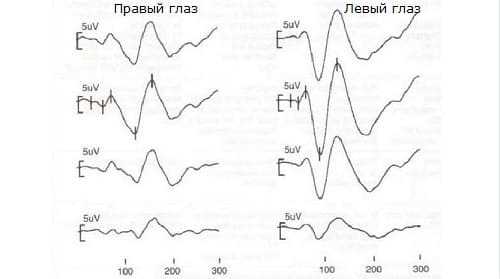 Пример № 3. Зрительные вызванные потенциалы при рассеянном склерозе
Пример № 3. Зрительные вызванные потенциалы при рассеянном склерозе- повреждением миелиновой оболочки проводящих путей;
- последующим нарушением сальтаторного проведения;
- ухудшением двигательных и чувствительных функций;
- изменением характера проведения сигнала, в том числе по зрительным путям.
Характерно увеличение латентностей P100 с наличием межокулярной разницы (на примере № 3 – справа). Также снижается амплитуда, и меняется конфигурация ответов.
Опухолевые процессы
Процедуру зрительных вызванных потенциалов можно применять в качестве метода дополнительного исследования в диагностике опухолей мозга. На стороне объемного процесса выявляются признаки раздражения в виде увеличения амплитуды ответов, связанные с усилением эпиактивности нейронов в области очага.
На примере № 4 – результат записи у ребенка с височной эпилепсией, отличается укорочением латентностей.
При генерализованных формах судорожного синдрома, аномалии регистрируются симметрично, с обоих глаз. Парциальные варианты, будут давать аномальные показатели с глаза на стороне очага. Также у эпилептиков нередко регистрируется чрезмерная амплитуда компонента Р100.
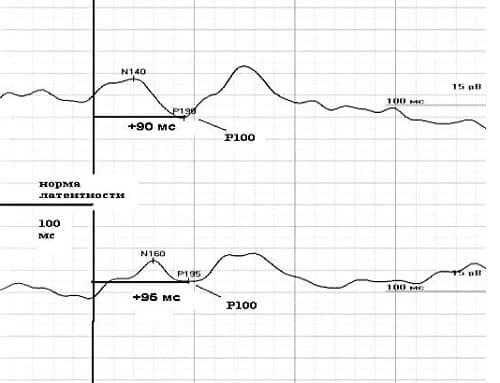 Пример № 4. Зрительные вызванные потенциалы у ребенка с височной эпилепсией
Пример № 4. Зрительные вызванные потенциалы у ребенка с височной эпилепсиейИсточник
Регистрация зрительных вызванных потенциалов
Регистрация зрительных вызванных потенциалов (ЗВП) — 3 000 руб.
30 — 60 минут
(продолжительность процедуры)
Суть метода
Врач с помощью подачи специальных стимулов проверяет работоспособность зрения и регистрирует ответы, поступающие от коры головного мозга. На пациента надевают специальные очки, на которые подают вспышки и изображения. Или пациент сидится перед монитором, на котором видит разноцветные мигающие клетки – это называется шахматный паттерн.
Особенности исследования
Регистрация зрительных вызванных потенциалов – это классическое исследование при диагностике некоторых специфических заболеваний нервной системы. На данный момент регистрация ЗВП входит в список рекомендуемых процедур в рамках комплексной диагностики рассеянного склероза и других заболеваний, связанных с явлением демиелинизации.
Еще одно серьезное преимущество обследования – возможность оценить состояние зрения у детей (начиная с трехмесячного возраста). Благодаря тому, что процедура полностью безболезненная и не вызывает неприятных ощущений, дети легко переносят исследование. От ребенка требуется неподвижность, поэтому при обследовании новорожденных и грудных малышей требуется дождаться сна. Наибольшую эффективность метод ЗВП показывает при диагностике наследственных и врожденных аномалий, которые могут вызывать вопросы при проведении стандартного офтальмологического обследования.
Показания
- Диагностика демиелинизирующих заболеваний (в частности, рассеянного склероза).
- Диагностика врожденных аномалий зрения.
- Подозрение на болезнь зрительных нервов.
- Для оценки уровня функционального поражения зрительных нервов.
- Для дифференциации заболеваний, связанных с физическим поражением оптического аппарата от заболеваний, связанных с поражением нервного волокна.
- В рамках комплексной диагностики при опухолях мозга, невритах, нейроинфекциях.
- При атрофии зрительного нерва.
- Наличие нехарактерных для конкретного заболевания жалоб на работу органов зрения.
Как проходит процедура
Регистрация ЗВП относится к категории неинвазивных процедур. Это значит, что не потребуется проникновения в организм или повреждения кожных покровов. Поэтому беспокоиться не о чем.
Сначала специалист накладывает электроды в соответствии с выбранной схемой – обычно в районе мочек ушей и на голове. Затем начнется непосредственно исследование, в ходе которого нужно следовать инструкциям врача. Обычно пациента просят по очереди закрывать глаза с помощью специального приспособления – для каждого глаза проводится свое исследование. По окончании регистрации ЗВП врач производит с помощью специальной программы обработку полученных данных.
Для качественного лечения потребуется комплексная диагностика – поэтому ЗВП нередко сочетают с другими исследованиями вызванных потенциалов. Так, при поражении головного мозга целесообразно провести ряд других мероприятий для выяснения области и степени поражения.
Если есть возможность, после исследования необходимо получить консультацию профильного специалиста. Совместно с исследованием рекомендуются следующие диагностические офтальмологические процедуры:
- Периметрия – оценка полей зрения.
- Измерение внутриглазного давления – важно для исключения глаукомы.
- Осмотр сетчатки.
Только комплексный подход позволяет поставить правильный диагноз.
Часто задаваемые вопросы
В диагностике каких заболеваний применяется метод ЗВП?
- рассеянный склероз
- сахарный диабет 1 и 2 типа
- ретробульбарный неврит
- невропатия зрительного нерва
- опухоли головного мозга и сосудистые мальформации со сдавлением зрительного нерва или зрительного тракта
- повышение внутриглазного давления
- снижение зрения или слепота неясной этиологии
- травмы и сосудистые заболевания головного мозга
- энцефалит, энцефаломиелит и другие.
Как подготовиться к исследованию?
Правила подготовки ребенка к исследованию:
- Необходимо вымыть голову, нежелательно проводить укладку или выполнять сложную прическу – электроды будут накладывать и на волосистую часть головы.
- Ребенок должен отдохнуть, важно сделать так, чтобы он не начал нервничать во время процедуры.
- Если прописаны очки или линзы – их необходимо взять с собой (вопрос о необходимости их использования предварительно нужно уточнить у врача, назначившего исследование).
- Необходимо снять сережки или любые другие украшения с лица.
- О приеме каких-либо препаратов необходимо заблаговременно предупредить врача. Если нет специальных указаний, то стоит принимать лекарства в обычном режиме.
- Рекомендуется приехать с ребенком заранее, чтобы он успел привыкнуть к обстановке и расслабиться. Можно до процедуры рассказать ему, как все пройдет и объяснить, почему нужно сохранять неподвижность.
Для взрослых рекомендации схожие.
Какова максимальная длительность исследования?
Процедура может занимать до часа. Поэтому стоит заранее настроиться на длительное пребывание в одной позе.
Какие ощущения испытывает пациент во время исследования?
Небольшой дискомфорт может быть вызван миганием и сменой изображения. При наличии неприятных ощущений, стоит сообщить о них врачу.
Что делать после исследования?
Можно сразу же приступать к повседневным делам. Заключение будет готово непосредственно после обследования. Результаты нужно обсудить с лечащим доктором.
Пройти обследование на современном оборудовании и получить компетентную консультацию можно в клинике ЦЭЛТ. Внимательные врачи помогут поставить верный диагноз и подобрать эффективное лечение.
Источник
Исследование черепных нервов. II пара: зрительный нерв (n. opticus)
Зрительный нерв проводит зрительные импульсы от сетчатки глаза до коры затылочной доли.
При сборе анамнеза выясняют, нет ли у пациента изменений зрения. Изменения остроты зрения (вдаль или вблизи) относятся к компетенции офтальмолога. При преходящих эпизодах нарушения ясности зрения, ограничении полей зрения, наличии фотопсий или сложных зрительных галлюцинаций необходимо детальное исследование всего зрительного анализатора. Самая частая причина преходящих нарушений зрения — мигрень со зрительной аурой. Зрительные расстройства чаще представлены вспышками света или сверкающими зигзагами (фотопсий), мерцанием, выпадениями участка или всего поля зрения. Зрительная аура мигрени развивается за 0,5-1 ч (или менее) до приступа головной боли, продолжается в среднем 10-30 мин (не более 1 ч). Головная боль при мигрени возникает не позднее чем через 60 мин после окончания ауры. Зрительные галлюцинации по типу фотопсий (вспышки, искры, зигзаги) могут представлять собой ауру эпилептического припадка при наличии патологического очага, раздражающего кору в области шпорной борозды.
Острота зрения и её исследование
Остроту зрения определяют офтальмологи. Для оценки остроты зрения вдаль используют специальные таблицы с кругами, буквами, цифрами. Стандартная таблица, применяемая в Украине, содержит 10-12 рядов знаков (оптотипов), размеры которых уменьшаются сверху вниз по арифметической прогрессии. Зрение исследуют с расстояния 5 м, таблица должна быть хорошо освещена. За норму (острота зрения 1) принимают такую остроту зрения, при которой с этого расстояния обследуемый способен различить оптотипы 10-й (считая сверху) строки. Если обследуемый способен различить знаки 9-й строки, его острота зрения составляет 0,9, 8-й строки — 0,8 и т.д. Иначе говоря, чтение каждой последующей строки сверху вниз свидетельствует об увеличении остроты зрения на 0,1. Остроту зрения вблизи проверяют, используя другие специальные таблицы либо предлагая пациенту прочесть текст из газеты (в норме мелкий газетный шрифт различают с расстояния 80 см). Если острота зрения настолько мала, что пациент не может ничего прочитать ни с какого расстояния, ограничиваются счётом пальцев (рука врача располагается на уровне глаз обследуемого). Если и это невозможно, просят больного определить, в каком помещении: в тёмном либо в освещенном — он находится. Снижение остроты зрения (амблиопия) или полная слепота (амавроз) возникают при поражении сетчатки или зрительного нерва. При такой слепоте исчезает прямая реакция зрачка на свет (за счёт прерывания афферентной части дуги зрачкового рефлекса), но остаётся сохранной реакция зрачка в ответ на освещение здорового глаза (эфферентная часть дуги зрачкового рефлекса, представленная волокнами III черепного нерва, остаётся интактной). Медленно прогрессирующее снижение зрения наблюдают при сдавлении зрительного нерва или хиазмы опухолью.
Признаки нарушений
Транзиторная кратковременная утрата зрения на один глаз (транзиторная монокулярная слепота, или amaurosis fugax — от лат. «мимолётный») может быть обусловлена преходящим нарушением кровоснабжения сетчатки. Она описывается больным как «занавес, опустившийся сверху вниз» при её возникновении и как «поднимающийся занавес» при её обратном развитии. Обычно зрение восстанавливается за несколько секунд или минут. Остро возникшее и прогрессирующее на протяжении 3-4 дней снижение зрения, восстанавливающееся затем в течение нескольких дней-недель и нередко сопровождающееся болью в глазах, характерно для ретробульбарного неврита. Внезапная и стойкая утрата зрения возникает при переломах костей передней черепной ямки в области зрительного канала; при сосудистых поражениях зрительного нерва и височном артериите. При закупорке зоны бифуркации основной артерии и развитии двустороннего инфаркта затылочных долей с поражением первичных зрительных центров обоих больших полушарий мозга возникает «трубчатое» зрение либо корковая слепота. «Трубчатое» зрение обусловлено двусторонней гемианопсией с сохранностью центрального (макулярного) зрения на оба глаза. Сохранность зрения в узком центральном поле зрения объясняется тем, что зона проекции макулы в полюсе затылочной доли кровоснабжается из нескольких артериальных бассейнов и при инфарктах затылочных долей чаще всего остаётся интактной. Острота зрения у этих больных снижена незначительно, но ведут они себя, как слепые. «Корковая» слепота возникает в случае недостаточности анастомозов между корковыми ветвями средних и задних мозговых артерий в зонах затылочной коры, ответственных за центральное (макулярное) зрение. Корковая слепота отличается сохранностью реакций зрачков на свет, так как зрительные пути от сетчатки к мозговому стволу не повреждены. Корковая слепота при билатеральном поражении затылочных долей и теменно-затылочных областей в ряде случаев может сочетаться с отрицанием этого расстройства, ахроматопсией, апраксией содружественных движений глаз (больной не может направить взор в сторону объекта, находящегося в периферической части поля зрения) и неспособностью зрительно воспринять предмет и дотронуться до него. Сочетание этих расстройств обозначается как синдром Балинта.
Поля зрения и их исследование
Поле зрения — участок пространства, которое видит неподвижный глаз. Сохранность полей зрения определяется состоянием всего зрительного пути (зрительных нервов, зрительного тракта, зрительной лучистости, корковой зоны зрения, которая располагается в шпорной борозде на медиальной поверхности затылочной доли). В силу преломления и перекреста лучей света в хрусталике и перехода зрительных волокон от одноимённых половин сетчатки в хиазме правая половина мозга ответственна за сохранность левой половины поля зрения каждого глаза. Поля зрения оцениваются раздельно для каждого глаза. Существует несколько методик их ориентировочной оценки.
- Поочерёдная оценка отдельных полей зрения. Врач сидит напротив больного. Пациент закрывает один свой глаз ладонью, а другим глазом смотрит на переносицу врача. Молоточек или шевелящиеся пальцы передвигают по периметру из-за головы обследуемого к центру его поля зрения и просят больного отметить момент появления молоточка или пальцев. Исследование проводят поочерёдно во всех четырёх квадрантах полей зрения.
- Методику «угрозы» используют в тех случаях, когда необходимо исследовать поля зрения у пациента, недоступного речевому контакту (афазия, мутизм и др.). Врач резким «угрожающим» движением (от периферии к центру) приближает разогнутые пальцы своей руки к зрачку пациента, наблюдая за его миганием. Если поле зрения сохранно, больной в ответ на приближение пальца мигает. Исследуются все поля зрения каждого глаза.
Описанные методы относятся к скрининговым, более точно дефекты полей зрения выявляют с помощью специального прибора — периметра.
Признаки нарушений
Монокулярные дефекты полей зрения обычно вызваны патологией глазного яблока, сетчатки или зрительного нерва — иными словами, поражение зрительных путей перед их перекрестом (хиазмой) вызывает нарушение полей зрения только одного глаза, находящегося на стороне поражения. Бинокулярные дефекты полей зрения (гемианопсия) могут быть битемпоральными (у обоих глаз выпадают височные поля зрения, то есть у правого глаза правое, у левого — левое) либо гомонимными (у каждого глаза выпадают одноимённые поля зрения — либо левые, либо правые). Битемпоральные дефекты полей зрения возникают при поражениях в области перекреста зрительных волокон (например, поражение хиазмы при onyxoj и гипофиза). Гомонимные дефекты полей зрения возникают при поражении зрительного тракта, зрительной лучистости или зрительной коры, то есть при поражении зрительного пути выше хиазмы (эти дефекты возникают в противоположных очагу поражения полях зрения: если очаг находится в левом полушарии, выпадают правые поля зрения обоих глаз, и наоборот). Поражение височной доли приводит к появлению дефектов в гомонимных верхних квадрантах полей зрения (контралатеральная верхняя квадрантная анопсия), а поражение теменной доли — к появлению дефектов в гомонимных нижних квадрантах полей зрения (контралатеральная нижняя квадрантная анопсия).
Проводниковые дефекты полей зрения редко сочетаются с изменениями остроты зрения. Даже при значительных периферических дефектах полей зрения центральное зрение может сохраняться. Больные с дефектами полей зрения, вызванными поражением зрительных путей выше хиазмы, могут не осознавать наличие этих дефектов, в особенности это касается случаев поражения теменной доли.
[1], [2], [3], [4], [5]
Глазное дно и его исследование
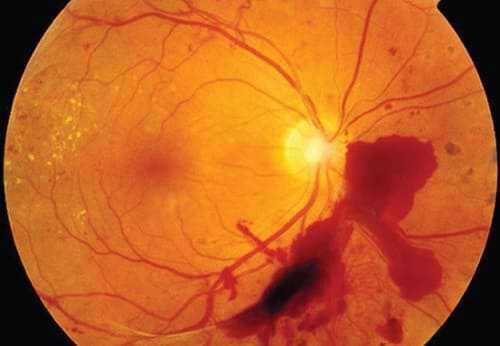
Глазное дно исследуют с помощью офтальмоскопа. Оценивают состояние диска (соска) зрительного нерва (видимая при офтальмоскопии начальная, интраокулярная часть зрительного нерва), сетчатки, сосудов глазного дна. Наиболее важные характеристики состояния глазного дна — цвет диска зрительного нерва, чёткость его границ, количество артерий и вен (обычно 16-22), наличие пульсации вен, любые аномалии или патологические изменения: геморрагии, экссудат, изменение стенок сосудов в области жёлтого пятна (макулы) и на периферии сетчатки.
Признаки нарушений
Отёк диска зрительного нерва характеризуется его выбуханием (диск выстоит над уровнем сетчатки и вдаётся в полость глазного яблока), покраснением (сосуды на диске резко расширены и переполнены кровью); границы диска становятся нечёткими, увеличивается количество сосудов сетчатки (более 22), вены не пульсируют, присутствуют геморрагии. Двусторонний отёк диска зрительного нерва (застойный сосок зрительного нерва) наблюдают при повышении внутричерепного давления (объёмный процесс в полости черепа, гипертоническая энцефалопатия и др.). Острота зрения первоначально, как правило, не страдает. Если своевременно не устранить повышение внутричерепного давления, постепенно снижается острота зрения и развивается слепота вследствие вторичной атрофии зрительного нерва.
Застойный диск зрительного нерва необходимо дифференцировать от воспалительных изменений (папиллит, неврит зрительного нерва) и ишемической невропатии зрительного нерва. В этих случаях изменения диска чаще односторонние, типичны боль в области глазного яблока и снижение остроты зрения. Бледность диска зрительного нерва в сочетании со снижением остроты зрения, сужением полей зрения, снижением зрачковых реакций характерны для атрофии зрительного нерва, которая развивается при многих заболеваниях, поражающих этот нерв (воспалительных, дисметаболических, наследственных). Первичная атрофия зрительного нерва развивается при поражении зрительного нерва либо хиазмы, при этом диск бледный, но имеет чёткие границы. Вторичная атрофия зрительного нерва развивается вслед за отёком диска зрительного нерва, границы диска вначале нечёткие. Избирательное побледнение височной половины диска зрительного нерва может наблюдаться при рассеянном склерозе, однако эту патологию легко спутать с вариантом нормального состояния диска зрительного нерва. Пигментная дегенерация сетчатки возможна при дегенеративных или воспалительных заболеваниях нервной системы. К другим важным для невролога патологическим находкам при осмотре глазного дна относят артериовенозную ангиому сетчатки и симптом вишнёвой косточки, который возможен при многих ганглиозидозах и характеризуется наличием белого или серого округлого очага в области макулы, в центре которого расположено вишнёво-красное пятно. Его происхождение связано с атрофией ганглиозных клеток сетчатки и просвечиванием через неё сосудистой оболочки.
Источник