Мандибулярная анестезия какие нервы выключаются
Содержание статьи
Анестезия нижней челюсти Мандибулярная анестезия При мандибулярной

Анестезия нижней челюсти

Мандибулярная анестезия При мандибулярной анестезии выключается не сам нижнечелюстной нерв, а его периферические ветви (нижний луночковый и язычный). Отверстие нижней челюсти расположено на внутренней поверхности ветви челюсти ( от переднего края ее – на расстоянии 15 мм, от заднего – на 13 мм, от вырезки нижней челюсти – на 22 мм и от основания нижней челюсти – на 27 мм). Высота расположения этого отверстия соответствует уровню жевательной поверхности нижних больших коренных зубов. Спереди и изнутри отверстие нижней челюсти, поэтому обезболивающий раствор надо вводить на 0, 75 1 см выше уровня отверстия.
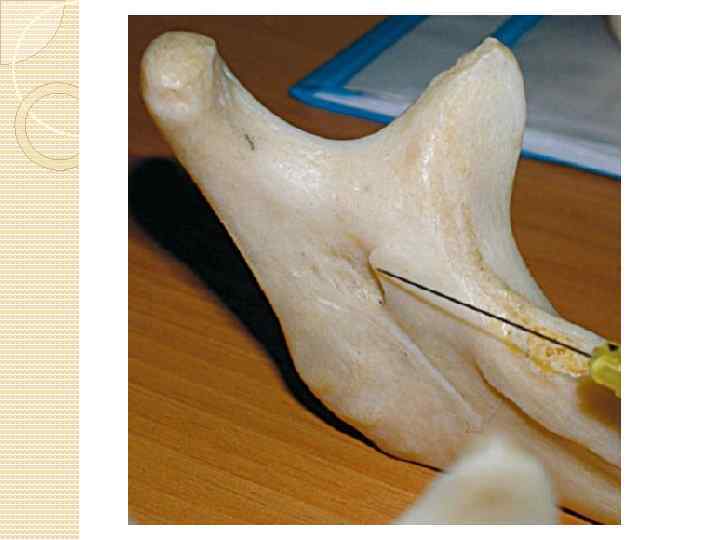

Внутриротовой способ Анестезия с помощью пальпации Необходимо пальпаторно определить расположение позадимолярной ямки и височного гребешка, который является ориентиром для вкола иглы. При широко открытом рте больного ощупывают передний край ветви нижней челюсти на уровне дистального края коронки третьего большого коренного зуба. Переместив палец несколько кнутри, определяют височный гребешок, проекцию которого мысленно переносят на слизистую оболочку. Палец фиксируют в ретромолярной ямке. Расположив шприц на уровне малых коренных зубов противоположной стороны, вкол иглы делают кнутри от височного гребешка и на 0, 75 1 см выше жевательной поверхности третьего большого коренного зуба.
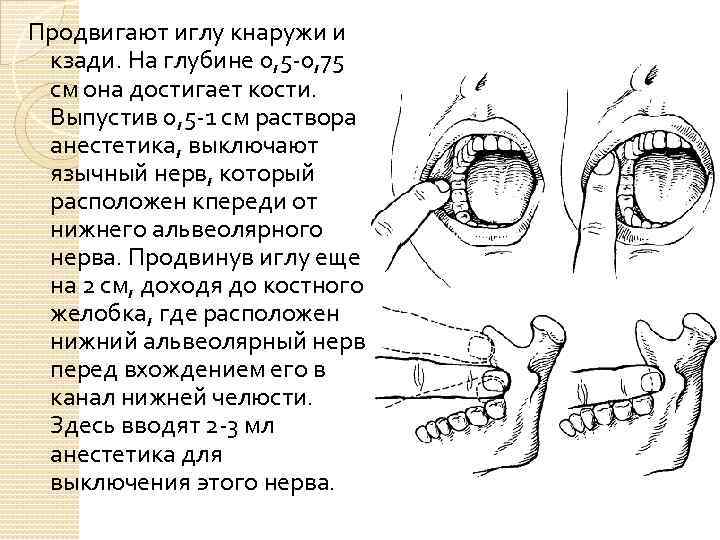
Продвигают иглу кнаружи и кзади. На глубине 0, 5 0, 75 см она достигает кости. Выпустив 0, 5 1 см раствора анестетика, выключают язычный нерв, который расположен кпереди от нижнего альвеолярного нерва. Продвинув иглу еще на 2 см, доходя до костного желобка, где расположен нижний альвеолярный нерв перед вхождением его в канал нижней челюсти. Здесь вводят 2 3 мл анестетика для выключения этого нерва.

Аподактильный способ При выполнении анестезии основным ориентиром является крыловиднонижнечелюстная складка. Она расположена кнутри от височного гребешка и может быть широкой, узкой или иметь обычный поперечный размер. При широко открытом рте шприц располагают на уровне малых коренных или первого большого коренного зуба противоположной стороны. Вкол иглы производят в наружный скат крыловидно нижнечелюстной складки на середине расстояния между жевательными поверхностями верхних и нижних больших коренных зубов. Иглу продвигают кнаружи и кзади до контакта с костной тканью, после чего вводят 2 3 мл анестетика для включения нижнего альвеолярного и язычного нервов.

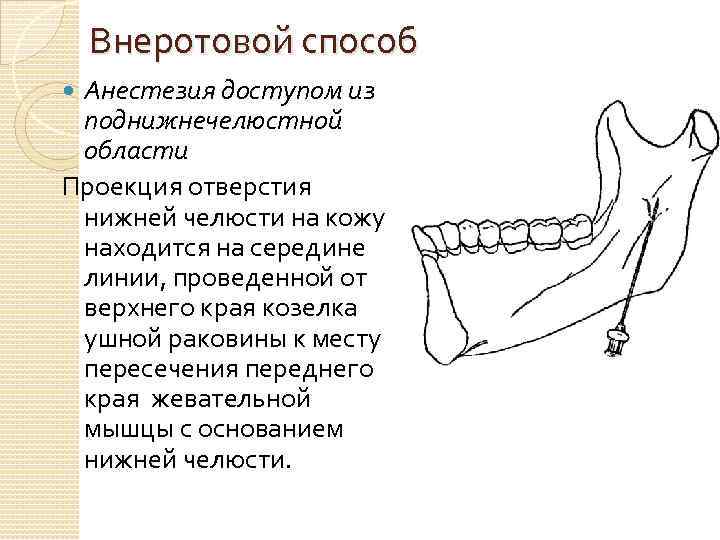
Внеротовой способ Анестезия доступом из поднижнечелюстной области Проекция отверстия нижней челюсти на кожу находится на середине линии, проведенной от верхнего края козелка ушной раковины к месту пересечения переднего края жевательной мышцы с основанием нижней челюсти.

Местом укола служит нижний край нижней челюсти на рас стоянии 1, 5 2 см от заднего края угла нижней челюсти. Это расстояние равняется расстоянию нижнечелюстного отверстия от заднего края ветви нижней челюсти и толщине покрывающих его мягких тканей. Иглу продвигают с внутренней стороны ветви по линии, про веденной через нижнечелюстное отверстие, параллельно заднему краю. Иглу нужно продвинуть вглубь на 35 40 мм (нередко на 5 см) от нижнего края нижней челюсти (расстояние нижнечелюстного отверстия от нижнего края ветви равняется приблизительно 27 30 мм, а мягкие ткани в зависимости от тол щины подкожной клетчатки занимают от 0, 5 до 1 см) и держать ее в течение всего времени продвигания в тесном соприкоснове нии с костью.
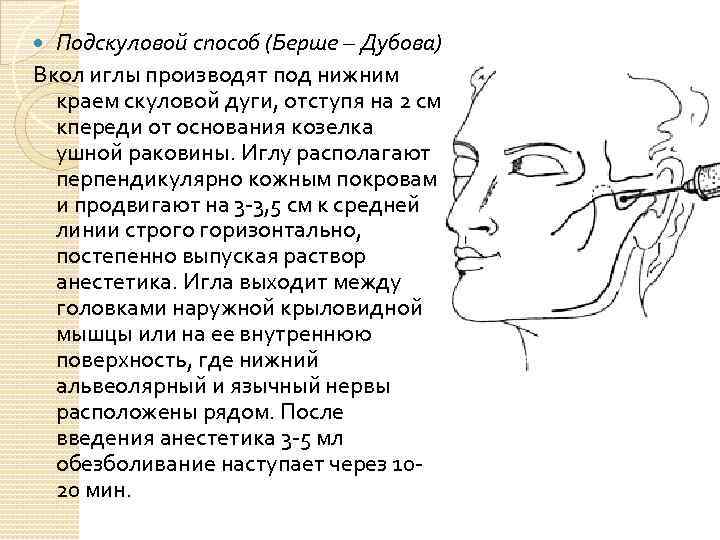
Подскуловой способ (Берше – Дубова) Вкол иглы производят под нижним краем скуловой дуги, отступя на 2 см кпереди от основания козелка ушной раковины. Иглу располагают перпендикулярно кожным покровам и продвигают на 3 3, 5 см к средней линии строго горизонтально, постепенно выпуская раствор анестетика. Игла выходит между головками наружной крыловидной мышцы или на ее внутреннюю поверхность, где нижний альвеолярный и язычный нервы расположены рядом. После введения анестетика 3 5 мл обезболивание наступает через 10 20 мин.

Зона обезболивания Все зубы нижней челюсти соответствующей половины Костная ткань альвеолярного отростка Частично тела нижней челюсти Слизистая оболочка альвеолярного отростка с вестибулярной и язычной стороны Слизистая оболочка подъязычной облсти Передние 2/3 языка Кожа и слизистая оболочка нижней губы Кожа подбородка на стороне анестезии

Осложнения При введении иглы медиальнее крыловидно нижнечелюстной складки возможны онемение тканей глотки и повреждение внутренней крыловидной мышцы Повреждение сосудов и возникновение кровоизлияния Ишемия кожи нижней губы и подбородка При повреждении нервов развивается неврит

Торусальная анестезия Обезболивающий раствор вводят в область нижнечелюстного валика. Он находится в месте соединения костных гребешков, идущих от венечного и мыщелкового отростков, выше и кпереди от костного язычка нижней челюсти. Ниже и кнутри от валика располагаются нижний альвеолярный, язычный и щечные нервы, окруженные рыхлой клетчаткой. При введении анестетика в данную зону эти нервы могут быть выключены одновременно.
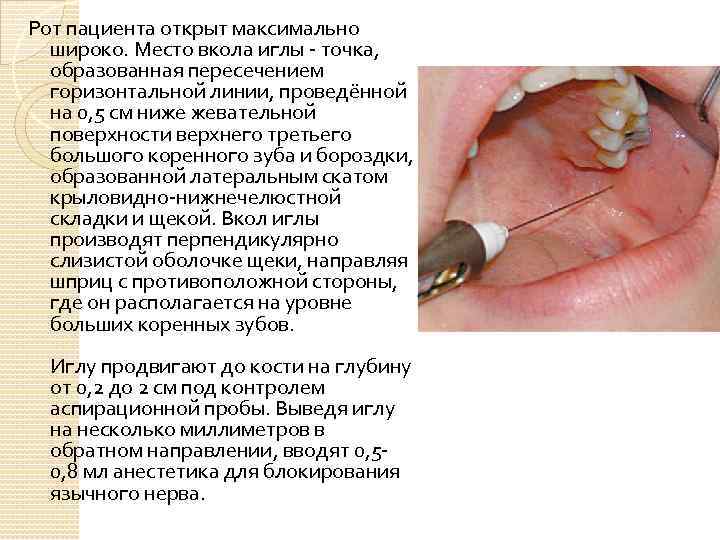
Рот пациента открыт максимально широко. Место вкола иглы точка, образованная пересечением горизонтальной линии, проведённой на 0, 5 см ниже жевательной поверхности верхнего третьего большого коренного зуба и бороздки, образованной латеральным скатом крыловидно нижнечелюстной складки и щекой. Вкол иглы производят перпендикулярно слизистой оболочке щеки, направляя шприц с противоположной стороны, где он располагается на уровне больших коренных зубов. Иглу продвигают до кости на глубину от 0, 2 до 2 см под контролем аспирационной пробы. Выведя иглу на несколько миллиметров в обратном направлении, вводят 0, 5 0, 8 мл анестетика для блокирования язычного нерва.

Зона обезболивания Слизистая оболочка и кожа щеки Слизистая оболочка альвеолярного отростка нижней челюсти от середины второго малого коренного зуба до середины второго большого коренного зуба
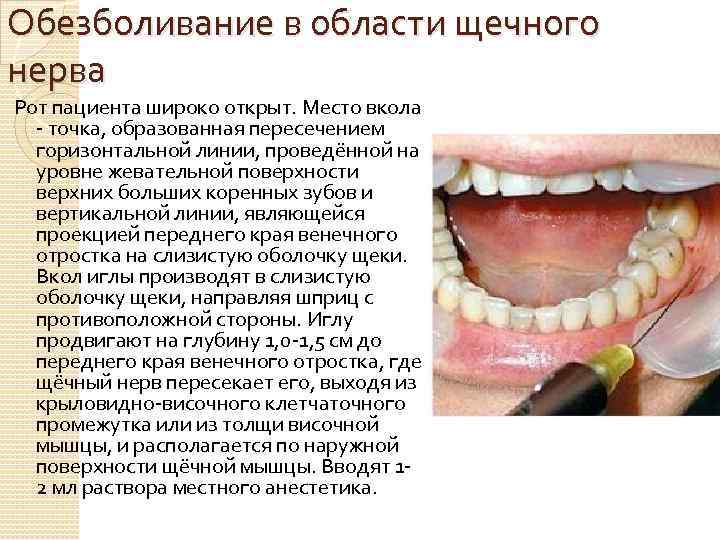
Обезболивание в области щечного нерва Рот пациента широко открыт. Место вкола точка, образованная пересечением горизонтальной линии, проведённой на уровне жевательной поверхности верхних больших коренных зубов и вертикальной линии, являющейся проекцией переднего края венечного отростка на слизистую оболочку щеки. Вкол иглы производят в слизистую оболочку щеки, направляя шприц с противоположной стороны. Иглу продвигают на глубину 1, 0 1, 5 см до переднего края венечного отростка, где щёчный нерв пересекает его, выходя из крыловидно височного клетчаточного промежутка или из толщи височной мышцы, и располагается по наружной поверхности щёчной мышцы. Вводят 1 2 мл раствора местного анестетика.

Зона обезболивания Кожу и слизистую оболочку щеки и угла рта Десну альвеолярного отростка нижней челюсти с вестибулярной стороны в области премоляров и моляров

Обезболивание в области язычного нерва Вкол иглы подслизистую оболочку в наиболее глубокой части челюстно язычного желобка на уровне середины коронки 3−го моляра. Для этого шпателем, удерживаемым в левой руке, отведите язык в противоположную сторону. Направление иглы: от фронтальных зубов нижней челюсти.

Зона обезболивания Слизистая оболочка зева и заднего отдела дна полости рта Десна нижней челюсти с язычной стороны Передние 2/3 языка Подъязычная слюнная железа

Обезболивание в области подбородочного нерва Подбородочное отверстие находится: на уровне середины альвеолы 2−го премоляра, на 12− 13 мм выше нижнего края нижней челюсти.

Внутриротовой метод При полусомкнугых челюстях больного, левой рукой отведите мягкие ткани щеки в сторону и обнажите переходную складку на уровне моляров, сделайте в нее вкол иглы на уровне середины первого моляра. Направление иглы внутрь, вниз, и вперед. На глубине от 0, 75 до 1, 0 см достигните области расположения подбородочного отверстия. Выпусти 0, 5 мл ощупайте кость концом иглы.

Внеротовой метод При проведении анестезии справа займите положение справа и сзади oт больного; при проведении — слева –встаньте справа и спереди от больного, попросите больного отвести голову в противоположную сторону. Указательным пальцем левой руки прижмите мягкие ткани к кости, соответственно проекции отверстия на кожу. Сделайте вкол иглы на 0, 5 см выше и кзади от проекции отверстия на кожу. Введите 0. 5 мл и осторожно перемещая конец иглы на кости, нащупайте вход в канал. Продвиньте иглу в канал на 3− 5 мм и введите 1, 0 мл

Зона обезболивания Мягкие ткани подбородка и нижней губы Резцы Клык Премоляры Кость альвеолярного отростка нижней челюсти Десна с вестибулярной стороны в пределах этих зубов.

Осложнения При повреждении сосудов возможны кровоизлияние и образование гематомы Появление участков ишемии на коже подбородка и нижней губы При травме нервного ствола может развиться неврит

Блокада двигательных волокон нижнечелюстного нерва По Берше Для выключения двигательных нервов (жевательного, глубоких височных, внутреннего и наружного крыловидных) иглу вкалывают перпендикулярно кожным покровам под нижний край скуловой дуги, отступя кпереди от козелка ушной раковины на 2 см. Иглу продвигают горизонтально к средней линии на глубину 2— 2, 5 см через полулунную вырезку. Вводят 3— 5 мл анестетика. Эффект анестезии определяется через 5 — 10 мин. Он выражается в расслаблении мышц, поднимающих нижнюю челюсть. Эту анестезию используют при воспалительной контрактуре нижней челюсти (в сроки до 10 дней после возникновения). При органических изменениях в мышцах добиться открывания рта выключением двигательных нервов не удается.

По П. М. Егорову. Врач, располагаясь справа от больного, помешает ногтевую фалангу I пальца левой руки на наружную поверхность суставного бугорка и просит больного опустить, поднять и сместить нижнюю челюсть в стороны. Таким образом он определяет место для вкола иглы под нижним краем скуловой дуги на 0, 5— 1 см кпереди от суставного бугорка и располагает в нем ногтевую фалангу I пальца своей левой руки. Эту точку и окружающую кожу обрабатывают спиртом или спиртовым раствором йода. Иглу вкалывают у вершины ногтевой фаланги и продвигают под скуловой дугой несколько вверх (под углом 60— 75° к коже) до наружной поверхности височной кости. Это расстояние отмечают на игле II пальцем правой руки. Иглу извлекают на 0, 5— 1 см, ставят под прямым углом к поверхности кожи или направляют ее несколько книзу и вновь погружают в мягкие ткани на отмеченную глубину (рис. 26). Введения I— 2 мл обезболивающего раствора у подвисочного гребня достаточно для того, чтобы выключить двигательные веточки третьей ветви тройничного нерва.

СПАСИБО ЗА ВНИМАНИЕ.
Источник
Мандибулярная анестезия: особенности, способы, осложнения
3 сентября 2019 Последняя редакция: 12 января 2020 Болезни зубов
Челюстные операции и сложные стоматологические манипуляции требуют качественной анестезии. Для блокировки альвеолярного, щечного и языкового нерва в нижней челюсти используют методы мандибулярной анестезии. Как проводится мандибулярная анестезия, какие ткани временно лишаются чувствительности, какие осложнения возможны, какие лекарства используют врачи? Рассмотрим эти вопросы в статье.

Суть мандибулярной анестезии
Строение нижней челюсти несколько отличается от верхней, для обезболивания которой чаще применяется инфильтрационная анестезия. Полностью устранить чувствительность нижних зубов не удается из-за нижнелуночкового нерва, с которым они соединены. Альвеолярный нерв расположен в нижней челюсти, он питает все зубы нижнего ряда. Именно он передает сигналы боли в мозг, обладая супер чувствительностью. Блокировка данного нерва позволяет стоматологам и хирургам проводить сложные врачебные манипуляции, так как пациент утрачивает чувствительность к боли.
Однако врач, проводящий обезболивание, должен обладать высокой квалификацией и навыками, а также хорошо ориентироваться в анатомических особенностях строения нижней челюсти.
Результат анестезии
В результате анестезии происходит блокировка:
- альвеолярного нерва и обезболивание зубов нижнего ряда со стороны введения инъекции;
- чувствительности костной ткани, десны и слизистых;
- чувствительности трети языка и нижней губы.
Также чувствительность теряют кожные покровы в проекции перечисленных органов и подбородок. В результате блокировки нервных импульсов полностью обезболиваются все виды тканей: костная, слизистая, мягкая. Пациент теряет чувствительность к механическому воздействию и любым инвазивным вмешательствам в ротовой полости.
Обезболивание челюсти длится от 4 до 6 часов подряд, эффект замораживания наступает через 7-10 минут после инстилляции анестетика.
Из-за сложности строения нижней челюсти применяются два вида обезболивания — инфильтрационный и мандибулярный. Именно сочетание методов обеспечивает комфорт при стоматологических манипуляциях.

Показание к проведению
В каких случаях рекомендуется мандибулярная анестезия? Для этого существуют веские показания:
- лечение сложного кариеса, пульпита;
- удаление нижнечелюстных моляров;
- периостотомия нижней челюсти (в сочетании с торусальным методом);
- удаление кист и опухолей;
- аномальное прорезывание зубов мудрости;
- проведение секвестрэктомии;
- челюстные операции.
Противопоказания к данному методу обезболивания:
- непереносимость лекарственных веществ, составляющих формулу анестетика;
- инфекционные процессы в области анестезии;
- геморрагический синдром;
- психическая неуравновешенность пациента.
При наличии противопоказаний к данному методу обезболивания можно выбрать другой либо заменить анальгетик. В сложных клинических случаях врачебные манипуляции проводят под общим наркозом.
Анестетические растворы
Для иннервации нижней челюсти используют различные составы. К ним относится лидокаин и новокаин. Эти вещества проверены временем, но отличаются высокой степенью токсичности. Наряду с ними применяют анестетики артикаинового ряда, которые дают отличный результат при меньшей токсичности. К ним относятся ультракаин, артикаин, убистезин.
В стоматологии не применяют новокаин, так как существуют более мощные и безопасные анестетики артикаинового ряда. Они в 4-5 раз превосходят новокаин по степени обезболивающего эффекта.
Препараты артикаинового ряда помимо анестезирующих веществ содержат сосудосуживающие компоненты типа эпинефрина или адреналина. Это обеспечивает длительное нахождение обезболивающего вещества в тканях, так как оно не выносится кровеносными сосудами за пределы зоны медицинского вмешательства.

Мепивакаин
Этот анестетик короткого срока действия более привлекателен для пациентов, которым просто удалили зуб или запломбировали кариозную полость. После инстилляции вещества пролонгированного действия пациент уходит от стоматолога с онемением половины лица, и это приносит большие неудобства. Потеря чувствительности на 5-6 часов очень неприятна.
Препараты на базе мепивакаина действуют на ткани не более 40-45 минут, что вполне достаточно для коротких стоматологических манипуляций. Онемение проходит быстро, и пациент может спокойно есть и пить напитки через положенное время, не испытывая дискомфорта.
Лекарства на базе мепивакаина рекомендованы пациентам с:
- сердечно-сосудистыми патологиями;
- отягощенным аллергоанамнезом;
- небольшими кариозными повреждениями моляров;
- патологиями пародонта.
Также обезболивающие средства короткого срока действия показаны при снятии хирургических швов, наложении повязок, удалении интактных зубов и прочих несложных манипуляциях. Если пациенту необходимо всего лишь сменить йодоформную повязку, нет основания обезболивать половину лица на 4-6 часов.
Анестезия при беременности
Беременным женщинам показана анестезия препаратами, которые не преодолевают плацентарный барьер. То есть, не проникают в плаценту. К ним относятся средства артикаинового ряда — ультракаин и убистезин. Перечисленные растворы также не попадают и в грудное молоко, поэтому их можно без опасения применять при вскармливании.
Все стоматологические манипуляции с применением обезболивания рекомендуется проводить не раньше второго триместра, на более ранних сроках беременности возможны непредсказуемые осложнения.

Мандибулярная анестезия в детском возрасте
Организм ребенка еще не адаптирован к окружающей среде в достаточной мере, поэтому реакция на анестетики разная. Однако без обезболивания лечить зубы детям не рекомендуется из-за риска сильного психологического дискомфорта и страха. Поэтому анестетики применяют широко и успешно. Доза введения лекарственного раствора зависит от возраста ребенка и рассчитывается по установленной формуле.
Осложнения после применения анестезии у детей бывают те же, что и у взрослых:
- спазм жевательных мышц;
- потеря чувствительности;
- гематома (синяк);
- опухание слизистой (аллергия).
Для детей с подвижной нервной системой и слишком возбудимых применяют иной вид анестезии — седацию. Ребенка вводят в состояние поверхностного сна.
Гипноз как способ анестезии
Отдельную группу представляют собой вербальные манипуляции, к которым относится и метод внушения — гипноз. Врач вводит пациента в измененное состояние, внушая определенную идею. После этого пациент перестает испытывать болевые ощущения. Этот метод удобен для пациентов с непереносимостью большого количества лекарственных средств, а также с серьезными поражениями печени и внутренних органов.
Способы проведения мандибулярной анестезии
Существуют два способа проведения анестезии нижней части челюсти:
- внутриротовой;
- и внеротовый.
Они отличаются способом транспортировки лекарственного вещества в ткани тела.
При осуществлении внутриротового способа введения лекарственного вещества с обезболивающим эффектом требуется широко раскрыть рот и удерживать его в таком состоянии нужное время.
Стоматолог проводит обезболивание двумя способами:
- с помощью пальцев (пальпация);
- без помощи пальцев.
При методе с помощью пальцев пальпируют костные анатомические ориентиры. На ощупь определяется расположение височного гребешка (костный валик) и позадимолярной ямки. Костные ориентиры пальпируют указательным либо большим пальцем левой руки при широко открытом рте пациента.
Игла шприца вводится на сантиметр выше жевательной поверхности моляров и направляется к внутренней поверхности височного гребешка. Стоматолог вводит иглу до самой кости челюсти. По пути к челюстной кости врач впрыскивает небольшую дозу лекарства для блокировки нерва языка. После этого иглу перемещают к боковым и центральным резцам и производят обезболивание в данном участке.

Модификации пальпаторного метода:
- классический;
- по Брауну;
- Лагарди;
- Вазирани-Акинози
Чем отличается метод анестезии без помощи пальцев? В данном случае ориентиром для введения иглы в ткани служит визуальный анализ нижней челюсти. Стоматолог должен хорошо знать особенности анатомии нижней челюсти, чтобы безошибочно найти крыловидно-нижнечелюстную складку и ее латеральный склад. Именно в заданную точек и осуществляется инстилляция.
Модификации беспальцевого метода (аподактильного):
- классический:
- по Верлоцкому;
- Берше;
- Дубову;
- Уварову;
- Егорову.
Метод Лагарди
Данный метод обезболивания проводят пациентам с больными челюстными суставами, так как они не в состоянии широко раскрыть рот и удерживать его. Вкол иглы шприца проводят на уровне шеек зубов верхней челюсти, затем она достигает десны нижней челюсти, и уже там осуществляется инстилляция. Во время манипуляций стоматолог помогает себе пальцами, поэтому данный метод относится к пальпаторным.
С помощью метода Лагарди удается блокировать три нервных корешка: язычный, щечный и альвеолярный.
Метод Вазирани-Акинози
Этот способ введения анестетика тоже рассчитан на пациентов с ограниченными возможностями функционирования челюстных суставов. В данном случае стоматолог вводит иглу со стороны фронтального отдела нижней челюсти. Игла вводится под скуловой костью около третьего по счету верхнечелюстного моляра и аккуратно продвигается на 2,5 см параллельно нижней челюсти.
С помощью метода Вазирани-Акинози блокируется язычный и нижний-альвеолярный нерв. Данная метода требует высокой квалификации врача и досконального знания анатомии черепа, так как при неправильном введении иглы можно повредить несколько мышц: височную, крыловидную, латеральную.
Также встречается поднижнечелюстная техника, которая проводится достаточно редко. Позаднечелюстная техника практически не проводится в современными стоматологами из-за высокого риска повреждения околоушной слюнной железы.

Внеротовая (туберальная) анестезия
Метод практикуется при длительном хирургическом вмешательстве либо при челюстных травмах, когда пациент не в состоянии открыть ротовую полость.
Показания:
- обширный воспалительный процесс тканей ротовой полости;
- длительное оперативное вмешательство — 2 и более зубов;
- травмирование костей и мышц челюсти.
Анестетик обезболивает обширную зону лицевой части черепа, включая 2/3 языка, все зубы с выбранной стороны, альвеолярный отросток, десенные ткани, кожу нижней губы.
Способы введения анестетик отличаются местом вкола иглы:
- поднижнечелюстной;
- позадичелюстной;
- впередичелюстной.
Данный метод обезболивания особенно показан при лечении детей, которых бывает трудно заставить открыть рот для терапии. Также проводниковая анестезия показана при сильном инфицировании слизистой ротовой полости, сопровождающемся обильным выделением слюны. В таких условиях трудно соблюдать стерильность и легко можно добавить новый вид инфекции к уже имеющемуся. Также дети не всегда выполняют просьбу стоматолога не закрывать рот, не давая возможности врачу провести манипуляции с соблюдением санитарных норм.
Еще одна проблема при лечении детей: они не понимают просьбы не касаться языком санированной антисептиками слизистой и часто меняют положение головы, провоцируя загрязнение обработанной для врачебных манипуляций слизистой. Поэтому внеротовый путь обезболивания — единственно возможный метод при контакте с пациентами малого возраста.
Позадичелюстной путь мандибулярной анестезии
Этот метод был предложен Пеккертом и Вустровым в 1937 году. Суть состоит в инстилляции анестетика из точки у заднего края свода нижней челюсти до крыловидной мышцы. Преимущество метода состоит в доступности нижнелуночкового нерва, путь к которому не закрывает язычок нижней челюсти. Нерв доступен для блокировки с большого расстояния, поэтому для успешной блокировки препятствия отсутствуют.
Однако метод характеризуется и недостатками, среди которых есть весьма существенный — прокол околоушной железы. Также для проведения инстилляции требуется игла особенной формы — с закруглением. В случае поломки иглы достать осколки будет трудно. Для пациентов инстилляция в указанной точке ощущается как болезненная, а соседство с точкой вкола сонной артерии добавляет дополнительный риск в проведении манипуляции. Поэтому позадичелюстной метод практически не применяется в современной стоматологии.

Подчелюстной путь
Этот метод намного безопаснее нижнечелюстного. Во время прокола игла движется параллельно челюстной кости. Чтобы найти правильное место вкола иглы, нужно приложить свою руку к шее так, чтобы указательный палец коснулся нижнего края ушной раковины. Тогда большой палец укажет точку, через которую и проводят инстилляцию.
Если необходимо заблокировать нервы в правой лицевой части, для определения точки вкола используют левую руку пациента. Соответственно, для определения точки входа иглы в левую часть лицевой зоны, используют правую руку. Эту технику предложили немецкие ученые Зихер и Кляйн в 1915 году.
Внеротовая техника обезболивания должна быть освоена каждым практикующим стоматологом, так как она используется в случае наличия очагов воспаления в слизистых оболочках десны и мягких тканей. Благодаря ей, можно провести оперативное вмешательство, купируя болевые импульсы и получая свободный доступ.
Метод Берше Дубова
Это одна из разновидностей внеротовой анестезии нижней челюсти, со стороны подскуловой части черепа. Игла вводится под скуловой зоной лица в двух сантиметрах от козелка уха. В качестве анестетика применяют новокаин, но возможны и иные варианты. После инстилляции замораживается вся половина челюсти.
Дубов несколько модифицировал методику Берше, просто изменив глубину ввода иглы в ткани: увеличил на 1 см.
Также свои коррективы в технику введения анестетика по Берше внес и Уваров, предложив вводить иглу на глубину 4,5 см. По сравнению с предложением Берше (2,5 см) и Дубова (3,5 см) это выглядит как-то смело. Свои коррективы предложили Бердюк и Егоров. Их новшества связаны с изменением угла наклона иглы.
Впередичелюстной путь
Эта техника обезболивания не получила широкого распространения из-за риска прокола щеки и проникновения иглы в ротовую полость. Хотя при удачном вколе можно сразу обезболить три нерва — щечный, язычный и нижнелуночковый.

Осложнения
Проведение любой методики местного обезболивания может закончиться осложнениями разной степени тяжести. Это зависит от двух факторов:
- квалификация врача;
- здоровье пациента.
Квалифицированный стоматолог сможет провести манипуляцию максимально точно и с соблюдением всех мер безопасности ля пациента. Также квалифицированный стоматолог хорошо осведомлен об анатомических особенностях строения черепа людей различной возрастной категории.
Виды осложнений:
- перелом иглы из-за несоблюдения техники введения раствора стоматологом;
- парез мимической мышцы;
- контрактура крыловидной мышцы;
- повреждение сосудистых стенок;
- онемение моляров нижней челюсти;
- инфицирование полости рта;
- ишемия мягких тканей из-за деформации сосуда иглой;
- временная слепота;
- постинъекционные абсцессы и флегмоны.
Перелом иглы происходит из-загрубого нарушения техники инстилляции стоматологом. Это может произойти как по причине невнимательности, так и из-за малого опыта врачебной деятельности. Остаток иглы извлекают из тканей хирургическим способом в операционном зале.
Пациентам, страдающим неврологическими и психическими заболеваниями, местную анестезию с помощью внутриротовой и внеротовой инъекции проводить запрещено. Для них предназначены иные виды обезболивания.
Парез мимической мышцы происходит из-за попадания раствора анестетика в ствол лицевого нерва. Это получается из-за необоснованно глубокого погружения иглы в ткани. Половина лица пациента деревенеет буквально через пару минут после введения раствора. Однако данная патологическая картина не всегда опасна для