Рассеянный склероз невралгия тройничного нерва
Содержание статьи
ечение пароксизмальных нарушений при рассеянном склерозе. Лечение невралгии тройничного нерва при рассеянном склерозе.
Лечение пароксизмальных нарушений при рассеянном склерозе. Лечение невралгии тройничного нерва при рассеянном склерозе.Пароксизмальные нарушения наблюдаются в виде отдельных острых эпизодов, длящихся от нескольких секунд до нескольких минут и имеющих тенденцию к стереотипному, повторному возникновению. Пароксизмальные состояния наблюдаются у 1—4% больных PC. Такие приступы не сопровождаются эпилептиформной активностью на ЭЭГ. Некоторые из этих состояний являются характерными только для PC. Они изредка могут быть первыми его симптомами. Приступы могут возникать в период обострения или изолированно. Период, в который наблюдаются пароксизмальные нарушения при PC, исчисляется несколькими неделями или месяцами, а затем они самопроизвольно разрешаются. Больного следует подробно расспросить о наличии таких нарушений, т. к. они могут значительно ухудшать качество жизни, вызывая дискомфорт или мешая повседневной деятельноcти. Большинство пароксизмальных расстройств при PC поддаются лечению противосудорожными средствами. Препаратом выбора является карбамазепин. Невралгия тройничного нерва (тригеминальная невралгия — ТН) протекает приступоообразно в форме эпизодов боли в лице, в зоне иннервации ветвей тройничного нерва. Эти эпизоды могут иметь провоцирующие факторы, а также возникать самопроизвольно. Они наблюдаются у 1-2% больных PC. Характеристики ТН при PC не отличаются от таковых при ТН иного генеза, за исключением того, что у больных PC ТН наблюдается чаще, поражает людей более раннего возраста и чаще бывает двусторонней.
Кроме этого, при рассеянном склерозе чаще встречается атипическая ТН с более длительными эпизодами интенсивной боли, накладывающейся на ощущение постоянного дискомфорта в лице. Карбамазепин, применяемый самостоятельно, а также в комбинации с баклофеном или фенитоином, полностью снимает болевые ощущения в части случаев и уменьшает боль у большинства пациентов. Если карбамазепин оказывается неэффективным, то рекомендовано энтеральное применение активного антипсихотического средства — пимозида. Этот препарат следует использовать с большой осторожностью, т. к. у большинства больных он вызывает появление нежелательных побочных эффектов. К последним относятся чрезмерная сонливость, нарушение концентрации внимания, тремор рук, непроизвольные движения во сне и легкие паркинсоноподобные нарушения. Если боль не поддается контролю перечисленными терапевтическими средствами или при их приеме возникают серьезные осложнения, то рекомендовано решение вопроса о хирургическом вмешательстве. К другим сенсорным или болевым пароксизмальным симптомам относятся такие ощущения, как жгучие парестезии, очень сильные или ноющие боли, ощущения дрожания, спонтанный феномен Лермитта и зуд. Большинство таких эпизодов длятся от нескольких секунд до нескольких минут. Чаще в процесс вовлекаются конечности, хотя может страдать любая часть тела. Пароксизмальный зуд отличается от других приступов тем, что его эпизоды длятся обычно не менее 30 минут и иногда наблюдается поражение отдельных дерматомов, особенно это касается области плеч и шеи. Все перечисленные пароксизмальные расстройства, как правило, хорошо поддаются лечению карбамазепином в небольших дозировках. У каждого больного тонические спазмы (с болью или без нее) протекают очень стереотипно. Такие эпизоды могут возникать при обострении PC или в период стабилизации. Тонические спазмы следует отличать от флексорных спазмов. Тонические спазмы более интенсивны, обычно сопровождаются выраженными болевыми ощущениями и не связаны со степенью спастичности. Флексорные спазмы лучше всего поддаются лечению баклофеном, а тонические лечат карбамазепином в дозировке 200—400мг/сут. если карбамазепин не оказывает положительного результата, то следует попробовать назначить его альтернативный препарат — фенитоин, который обычно менее эффективен. — Также рекомендуем «Лечение дизартрии и атаксии при рассеянном склерозе. Лечение боли и дисфункции мочевого пузыря при рассеянном склерозе.» Оглавление темы «Рассеянный склероз. Лечение рассеянного склероза.»: |
Источник
Невралгия тройничного нерва

Невралгия тройничного нерва( тригеминальная невралгия, tic douloureux, прозопалгия) — один из наиболее мучительных симптомов рассеянного склероза, который является прямым следствием патологического процесса демиелинизации одной или нескольких ветвей тройничного нерва.
Тройничный нерв (ТН, V пара черепно-мозговых нервов) — главный чувствительный нерв лица и ротовой полости. Три его ветви отвечают за поверхностную и глубокую чувствительность лба, век, носа, губ, челюстей, зубов, щек. Благодаря этому мы можем ощущать прикосновения к лицу, реагировать на изменение температуры предметов, которые находятся вблизи или прикасаются к нашему лицу, распознавать различные виды давления, которые оказывают на лицо предметы и т.п. Двигательные волокна нерва иннервируют жевательные мышцы, т.е. тройничный нерв контролирует жевание.
Не следует путать тройничный нерв с лицевым нервом, который отвечает за мимику лица и вкусовые ощущения.
В медицинской практике считается, что невралгия тройничного нерва — один из наиболее тяжелых болевых синдромов, возникающих у человека. Как правило, больные описывают свои ощущения при невралгии тройничного нерва как внезапные, непродолжительные (в большинстве случаев), крайне интенсивные, простреливающие боли, локализованные в районе лба, глаз, рта, щек, челюстей, зубов с одной или двух сторон лица. Интенсивность болевых ощущений настолько велика, что нередко человек, испытывающий подобную боль, «замирает», боясь даже пошелохнуться. Нередко боль при невралгии тройничного нерва путают с острой зубной болью, возникающей при кариесе, воспалении пульпы.
Невралгия тройничного нерва обезболиваниеПриступы боли при невралгии тройничного нерва могут повторяться с различной периодичностью: от одного за несколько лет, до нескольких в течение дня.
Частота развития невралгии тройничного нерва у пациентов с РС
 Примерно у 5 % пациентов с невралгией тройничного нерва диагностирован рассеянный склероз. У 2 % больных рассеянным склерозом со временем может развиться невралгия тройничного нерва. У большинства из них (около 85%) тригеминальная невралгия не является первым симптомом заболевания. Сначала развиваются другие симптомы болезни, и диагноз рассеянный склероз обычно устанавливается до развития невралгии тройничного нерва.
Примерно у 5 % пациентов с невралгией тройничного нерва диагностирован рассеянный склероз. У 2 % больных рассеянным склерозом со временем может развиться невралгия тройничного нерва. У большинства из них (около 85%) тригеминальная невралгия не является первым симптомом заболевания. Сначала развиваются другие симптомы болезни, и диагноз рассеянный склероз обычно устанавливается до развития невралгии тройничного нерва.
Причины невралгии тройничного нерва
Причинами развития невралгии ТН могут быть и повреждение нерва, и аномалии челюстной системы, и аномалии сосудистой системы. Однако у людей, больных рассеянным склерозом, в подавляющим большинстве случаев, причиной появления этого болевого синдрома является патологической процесс демиелинизации, локализованный, как правило, в области выхода тройничного нерва из головного мозга.
Лечение невралгии тройничного нерва
К сожалению, большинство привычных обезболивающих препаратов не эффективны в борьбе с болью при невралгии тройничного нерва. Одним из методов лекарственной терапии, приносящим облегчение и снижение болевых ощущений, является назначение некоторых противоэпилептических препаратов (например, карбамазепина). Индивидуально подбирается минимальная эффективная доза лекарственного препарата, которая будет обладать анальгезирующим эффектом. Однако, прием этих препаратов у людей, больных рассеянным склерозом, может быть сопряжён с ухудшением проявлений таких симптомов РС как атаксия, усталость, слабость.
В случае, если лекарственная терапия невралгии тройничного нерва не приносит больному облегчения, возможно хирургическое лечение тригеминальной невралгии. Однако и этот метод лечения невралгии обладает целым рядом нежелательных побочных эффектов и рисков.
На практике
И пациенты, и многие врачи отмечают, что борьба с болью при невралгии тройничного нерва — задача крайне сложная. Однако, помимо лекарственного (или хирургического) лечения есть некоторые рекомендации, которые с большей или меньшей вероятностью могут облегчить изматывающие, мучительные боли.
- Спровоцировать появление болевых ощущений может даже прикосновение к лицу, глотание или легкий ветерок, умывание или чистка зубов, нанесение макияжа. Понаблюдайте за собой и попробуйте найти те триггеры, которые могут предшествовать или спровоцировать появление боли. Распознав, постарайтесь по мере возможности избегать их.
- Чистка зубов для многих людей, страдающих невралгией тройничного нерва порой становится настоящим испытанием. Зубной налет, который мы удаляем с помощью зубной щетки или флоса, формируется в полости рта в течение 72 часов. Поэтому в те дни, когда вы испытываете приступы невралгии, эту гигиеническую процедуру можно пропустить или выполнить ее в помощью бинта, намотанного на палец.
- Старайтесь избегать слишком твердой и хрустящей пищи.
- Несмотря на то, что подавляющее большинство больных рассеянным склерозом с трудом переносят тепло, иногда теплое полотенце, приложенное к лицу, облегчает боль.
- Облегчение иногда может принести и холод (полотенце с завернутым в него льдом).
- Носите с собой блокнот и ручку. Иногда написать пару слов бывает гораздо проще, чем терпеть боль при попытке их произнести.
Источник
Невралгия и рассеянный склероз
Рассеянным склерозом называют хроническое заболевание центральной нервной системы, которое состоит в поражении «изоляции» нервных волокон в головном и спинном мозге, которое называется процессом демиелинизации, и ведет к нарушению проведения нервного импульса.
Признаки рассеянного склероза
Рассеянный склероз чаще встречается у женщин, чем у мужчин, может протекать в различных формах, и в настоящее время считается хроническим, прогрессирующим заболеванием, которое ведет к неизбежной инвалидизации пациента. Эту инвалидизацию можно отсрочить на несколько десятков лет, и при соблюдении правил лечения пациенты могут длительное время находиться активными и чувствовать себя здоровыми людьми.
Рассеянный склероз весьма распространен в России – количество пациентов превышает 100 тысяч человек. Замечено, что в холодном и дождливом климате иногда это заболевание имеет необычно высокую активность, что напоминает даже эпидемическое распространение (Фарерские острова), а некоторые народности практически не болеют рассеянным склерозом (например, японцы).
При рассеянном склерозе довольно часто встречается невралгическое поражение нервной системы, вызванное демиелинизирующим процессом, которое может служить «ранним предвестником» основного заболевания.
Подозрение на хроническое аутоиммунное заболевание
Так, например, невралгия тройничного нерва при этом заболевании встречается в триста (!) раз чаще, чем в среднем у здоровых людей. Как правило, страдают люди молодого возраста. Подозрение на рассеянный склероз становится более вероятным при наличии:
- Двусторонней тригеминальной невралгии;
- В межприступном промежутке наблюдается снижение чувствительности в зоне иннервации ветвей тройничного нерва;
- Как правило, длительность болей не превышает 3 минуты.
Подозрение на рассеянный склероз может усилиться, если у пациента наблюдается рассеянная неврологическая симптоматика: нарушение равновесия, двоение в глазах, симптомы офтальмоплегии, преходящие нарушения речи, рефлекторные парезы, недержание мочи или, наоборот, рефлекторная задержка мочеиспускания.
Также характерным для рассеянного склероза является существенное ухудшение самочувствия и прогрессирование этих симптомов в жаркую погоду, после принятия горячей ванны, посещения сауны или пляжа.
Атипичная невралгия при рассеянном склерозе
При рассеянном склерозе также часто возникают атипичные невралгии – состояния, при которых лицевая боль протекает более 3 – х минут, а также возможно появление болезненных мышечных спазмов в ногах.
Часто возникают мучительные жгучие боли в конечностях, расстройство чувствительности, покалывания, или появление аллодинии – явления, при котором ощущается боль в ответ на очевидное неболевое раздражение, например, поглаживание кожи листком бумаги.
Иногда могут возникнуть подобные жгучие боли в конечностях, протекающие на фоне ощущения дрожи и возникшего зуда, что является очень неприятным сочетанием. В типичных случаях при рассеянном склерозе подобные ощущения распространяются «снизу вверх», то есть от кончиков пальцев и выше по конечности.
Иногда возникает такое ощущение, будто «ударило электрическим током» вдоль всего позвоночника, с отдачей болевого сигнала в руку или ногу, а особенно при резком наклоне головы (симптом Лермитта). Иногда эти неприятные ощущения напоминают проявления корешкового симптома при невралгиях, и могут вызываться кашлем, смехом, чиханием, натуживанием.
 На фото МРТ головного мозга. Исследование необходимо проходить при подозрении на рассеянный склероз.
На фото МРТ головного мозга. Исследование необходимо проходить при подозрении на рассеянный склероз.
При возникновении подобных жалоб необходимо пройти тщательный неврологический осмотр и выполнить магнитно – резонансную томографию головного мозга (желательно, с захватом верхнешейных сегментов спинного мозга). Возможно проведение этой процедуры с контрастированием. Важно, чтобы томограф имел высокую разрешающую способность, которая определяется напряженностью магнитного поля, которая должна составлять не менее 1,5 Тесла. Именно при такой напряженности, возможно, увидеть достаточно мелкие очаги демиелинизации в головном мозге, размер которых не превышает 1 мм.
О лечении склероза
Пациентам, которым выставлен диагноз рассеянного склероза, показаны инъекции специальных препаратов, которые замедляют прогрессирование болезни. Этих препаратов существует большое количество, и они полагаются пациентам с установленным диагнозом по федеральному перечню и предоставляются бесплатно.
Поэтому при существовании признаков атипичного течения невралгии с вышеописанными симптомами, нужно в целях собственного успокоения, пройти МРТ – обследование головного мозга. Даже в том случае, если у вас все окажется в полном порядке, это будет служить поводом для гордости и заслуженного облегчения.
Источник
Невралгия тройничного нерва: симптомы и лечение – НаПоправку
Обзор
Невралгия тройничного нерва — это хроническое (длительное) заболевание, которое зачастую обостряется с течением времени и характеризуется внезапной, острой болью, которая развивается в области лица и головы.
Невралгия тройничного нерва впервые встречается обычно у людей, старше 50 лет. У женщин частота невралгии составляет 5 случаев на 100 000 населения, у мужчин значительно реже — 2,7 на 100 000. В 70% случаев невралгия возникает справа, в 28% — слева, в 2% наблюдается двустороннее поражение.
Боль в лице можно описать как пронизывающую, колющую, как при ударе током. Приступ боли может продолжаться от нескольких секунд до двух минут. Чаще всего поражается одна сторона лица (односторонняя боль), как правило, правая. В редких случаях при невралгии тройничного нерва боль возникает с обеих сторон лица (двусторонняя боль). В 80–90% случаев боль возникает из-за давления на тройничный нерв — самый крупный черепно-мозговой нерв.
Данная статья посвящена невралгии тройничного нерва, редкому типу невралгии. Постгерпетическая невралгия — это довольно распространенный тип невралгии, который обычно возникает после опоясывающего лишая. Прочитайте подробнее о постгерпетической невралгии.
Невралгию тройничного нерва можно разделить на несколько категорий в зависимости от типа боли. Эти категории описаны ниже.
- Невралгия тройничного нерва 1 типа — типичная форма невралгии тройничного нерва. Пронизывающая и колющая боль возникает непостоянно и только в определенных случаях. Этот тип невралгии также называется идиопатической (когда нельзя определить ее причину).
- Невралгия тройничного нерва 2 типа также называется атипичной (нетипичной) невралгией тройничного нерва. Боль более постоянная, ноющая, пульсирующая, сопровождается чувством жжения.
- Симптоматическая невралгия тройничного нерва — боль возникает в результате другого заболевания, например, при рассеянном склерозе.
При диагностике невралгии тройничного нерва ваш врач может провести обследования, чтобы исключить другие заболевания.
В настоящее время способа полностью избавиться он нее с помощью лекарств не существует. Жить с невралгией тройничного нерва может быть сложно, она может отрицательно сказываться на качестве жизни человека. Однако с помощью лекарств обычно можно на какое-то время облегчить симптомы.
Если лекарства не помогают или вызывают неприятные побочные эффекты, может быть рекомендована хирургическая операция. Цель операции-либо исключить давление кровеносных сосудов на тройничный нерв, либо повредить его так, чтобы он больше не передавал болевых сигналов. Согласно результатам исследований, хирургическая операция эффективно и надолго устраняет боль, и примерно в 70–90% случаев она больше не возвращается. Однако остается вероятность возвращения боли, причем риск рецидивов зависит от типа операции.
Симптомы невралгии тройничного нерва
Основной симптом невралгии тройничного нерва — резкая пронизывающая или колющая боль в лице, которая появляется внезапно. Почти всегда боль возникает в одной половине лица, хотя в редких случаях она может появляться с обеих сторон. Боль может распространяться на нижнюю челюсть, верхнюю челюсть, щеку, реже — в глаз и лоб. Каждый приступ боли может продолжаться от нескольких секунд до двух минут, и вы при этом можете чувствовать:
- покалывание или онемение в лице перед появлением боли;
- легкое чувство ломоты или жжения во время приступа.
Болевые спазмы могут происходить регулярно на протяжении многих дней, недель или месяцев. В тяжелых случаях вы можете чувствовать боль сотни раз в день. Некоторые люди в перерывах между приступами ощущают в отдельных участках тупую боль. Вместе с тем, боль может полностью пройти и появиться вновь только через несколько месяцев или лет.
Приступ невралгии тройничного нерва могут спровоцировать некоторые действия или движения, например:
- разговор;
- улыбка;
- жевание;
- чистка зубов;
- легкое прикосновение;
- бритье;
- глотание;
- прохладный ветер;
- движения головы.
Жить с невралгией тройничного нерва может быть сложно, она может отрицательно сказываться на качестве вашей жизни. У вас может отсутствовать желание выполнять определенные действия, например, мыться, бриться или есть, чтобы не спровоцировать новый приступ боли.
Жизнь с болью, особенно если она отрицательно сказывается на качестве вашей жизни, может также привести к депрессии (чувству глубокой тоски или отчаяния, которое может продолжаться долгое время).
Атипичная невралгия тройничного нерва
«Атипичная» означает, что эта невралгия нестандартная или нетипичная. Если у вас невралгия тройничного нерва такого типа, между приступами боли вы будете ощущать «фоновую» боль. Это может быть постоянная пульсирующая, ноющая или жгущая боль. Эта форма невралгии тройничного нерва хуже реагирует на лечение, чем традиционная невралгия тройничного нерва.
Причины невралгии тройничного нерва
Хотя точные причины установить удается не всегда, невралгия тройничного нерва зачастую связана со сдавлением тройничного нерва или другим заболеванием.
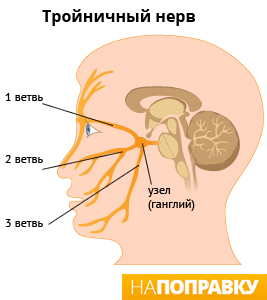
Тройничный нерв — это крупнейший из черепно-мозговых нервов. У человека есть два тройничных нерва, по одному на каждой стороне лица. Каждый нерв разделен на три ветви:
- верхняя ветвь (глазной нерв) отвечает за участок кожи над глазом, на лбу и в передней части головы;
- средняя ветвь (верхнечелюстной нерв) отвечает за участок кожи в области щеки, сбоку носа, верхней челюсти, зубов и десен;
- нижняя ветвь (нижнечелюстной нерв) отвечает за участок кожи в области нижней челюсти, зубов и десен.
Эти три ветви нерва передают в мозг ощущения боли и прикосновения от лица, зубов и рта. Невралгия тройничного нерва может охватить одну или несколько ветвей тройничного нерва. Чаще всего бывает затронут верхнечелюстной нерв, реже всего — глазной.
Согласно имеющимся фактам, в 80–90% всех случаев невралгия тройничного нерва связана с давлением на тройничный нерв рядом с местом, где он входит в стволовую часть головного мозга (нижняя часть мозга, которая переходит в спинной мозг). Согласно одному исследованию, в 64% случаев давление на тройничный нерв оказывает артерия, а в 36% случаев — вена. В результате сдавления, нерв посылает в головной мозг неконтролируемые сигналы о боли.
Другие причины невралгии тройничного нерва:
- новообразование (опухоль или нарост);
- киста;
- рассеянный склероз, хроническое заболевание, поражающее центральную нервную систему (головной и спинной мозг).
При рассеянном склерозе иммунитет (защитная система организма) вызывает повреждение нервных волокон центральной нервной системы. Тройничный нерв может быть также поврежден.
Что провоцирует приступ невралгии
Некоторые факторы (триггеры) иногда могут провоцировать или обострять приступ невралгии. Приступы боли можно облегчить, если по возможности избегать триггеров. Например, боль может спровоцировать ветер или даже сквозняк в помещении. В таком случае старайтесь не сидеть у открытых окон или кондиционеров, а в ветреную погоду закрывайте лицо шарфом.
Боль может вызывать горячая или холодная еда и напитки. Если пить теплые или холодные напитки через соломинку, можно избежать контакта жидкости со слизистой рта и возникновения боли.
Диагностика невралгии тройничного нерва
Если вы подозреваете у себя невралгию тройничного нерва, обратитесь к терапевту или неврологу. Сначала он спросит вас о симптомах, а затем может провести некоторые обследования, чтобы исключить другие заболевания.
Так как при невралгии тройничного нерва боль зачастую возникает в челюсти, зубах или деснах, люди обращаются к стоматологу, а не к терапевту или неврологу. Стоматолог, прежде всего, постарается исключить другие причины боли в зубах. Если он не найдет «своих» причин для боли, то направит вас к терапевту или неврологу. К этим врачам вы можете обратиться и самостоятельно.
Диагностикой и лечением невралгии тройничного нерва занимается обычно врач-невролог. Вы можете самостоятельно записаться к нему на прием или сначала обратиться к терапевту. Врач-терапевт осмотрит вас и расспросит о ваших жалобах. Он проведет первичную диагностику и исключит другие причины боли в лице. Сначала он тщательно осмотрит следующие области:
- голову и шею;
- уши;
- рот;
- зубы;
- сустав нижней челюсти (височно-нижнечелюстной сустав).
Перед тем, как поставить диагноз невралгии тройничного нерва, необходимо исключить другие заболевания, которые могут вызывать боль в лице. Нужно определить форму заболевания — типичную невралгию тройничного нерва или невралгию, вызываемую другим заболеванием (симптоматическую невралгию тройничного нерва). В случае симптоматической невралгии необходимо лечить вызывающее ее заболевание.
Другие заболевания, которые необходимо исключить:
- зубная инфекция или трещина в зубе;
- мигрень;
- боль в суставе нижней челюсти;
- височный артериит, тяжелое заболевание, при котором происходит воспаление кровеносных сосудов в виске, что может привести к слепоте или инсульту;
- травма лицевого нерва (посттравматическая невралгия);
- непрерывная боль в лице без определенной причины (идиопатическая боль).
У людей младше 40–50 лет причиной боли в лице чаще бывают другие заболевание, поэтому терапевт будет, в первую очередь, исключать эти причины. Если терапевт заподозрит нейрогенную причину болей, он направит вас на консультацию к неврологу, под руководством которого будет происходить дальнейшее обследование и лечение.
Магнитно-резонансная томография (МРТ) может с большой точностью показать, где происходит сдавление тройничного нерва. Во время МРТ с помощью сильного магнитного поля и радиоволн создаются подробные изображения внутреннего строения вашего мозга и тройничного нерва. С помощью МРТ можно также исключить другие причины боли в лице, например, опухоль в основании черепа. Такие причины вызывают 5–10% всех случаев невралгии тройничного нерва.
Примерно у 1–5% людей с рассеянным склерозом (хроническим заболеванием, поражающим головной и спинной мозг) появляется невралгия тройничного нерва, поэтому необходимо учитывать вероятность этого заболевания. Вам зададут ряд вопросов, связанных с симптомами рассеянного склероза, чтобы исключить это заболевание.
Симптомы, присущие рассеянному склерозу:
- головокружение;
- тремор (дрожь) в конечностях, нарушение координации;
- слабость глазных мышц;
- нарушения зрения в одном глазу.
При необходимости для диагностики рассеянного склероза также может использоваться МРТ.
Лечение невралгии тройничного нерва
Для облегчения боли при невралгии тройничного нерва назначаются лекарственные препараты. Если медикаментозное лечение не эффективно или не возможно, прибегают к хирургической коррекции. Лечение невралгии тройничного нерва проводится под контролем врача-невролога. При отсутствии невролога, медицинскую помощь может оказать врач общей практики, семейный врач или терапевт.
Лечение невралгии тройничного нерва обычно начинают с назначения антиконвульсантов (препаратов для лечения припадков при эпилепсии). Они помогают облегчить боль в лице. Препараты этого типа замедляют электрические импульсы в нерве и снижают его способность передавать болевые ощущения. Обычные обезболивающие, такие как парацетамол, неэффективны при лечении невралгии тройничного нерва.
Обычно сначала назначается антиконвульсант, который называется карбамазепин (см. ниже). Если он не действует, может использоваться другой антиконвульсант — габапентин.
Карбамазепин обычно используется для лечения эпилепсии, иногда он эффективен при лечении невралгии тройничного нерва, так как он ослабляет неконтролируемые болевые сигналы. Скорее всего, сначала вам потребуется принимать его один-два раза в день, хотя некоторым людям требуется повышенная дозировка. Карбамазепин может вызывать побочные эффекты, особенно тяжелые у пожилых людей. Ниже описаны возможные побочные эффекты.
Побочные эффекты, возникающие более чем у одного человека из десяти:
- тошнота и рвота;
- головокружение;
- чувство усталости;
- трудности с координацией движений;
- пониженное количество белых клеток крови, которые борются с инфекциями (лейкопения);
- изменения уровня ферментов печени (ферменты — это белки, которые ускоряют любую реакцию, которая происходит в организме).
Побочные эффекты, возникающие максимум у одного человека из десяти:
- повышенный риск возникновения синяков и кровотечений;
- задержка жидкостей (невозможность помочиться);
- увеличение веса;
- дезориентация в пространстве и времени;
- головная боль;
- двоение в глазах или размытое зрение;
- сухость во рту.
К редким побочным эффектам карбамазепина относятся:
- неконтролируемые (непроизвольные) движения, например, дрожь в конечностях;
- необычные движения глаз;
- понос;
- запор.
Установлена, что прием антиконвульсантов может быть связан с мыслями о самоубийстве и членовредительстве. Дополнительную информацию о возможных побочных эффектах карбамазепина вы можете получить у вашего врача или в инструкции, прилагаемой к лекарству.
Непатентованные лекарственные средства для лечения невралгии тройничного нерва
Непатентованные лекарственные средства не имеют лицензии на применение для лечения тех или иных заболеваний. Другими словами, лекарство не прошло клинические испытания (тип исследования, при котором одно средство сравнивается с другим) по определению его эффективности и безопасности при лечении данного заболевания. Однако некоторые специалисты применяют непатентованные лекарственные средства, если они считают, что они могут принести результат, и что их преимущества перевешивают связанные с ними риски.
Если ваш специалист планирует назначить вам непатентованное лекарственное средство для лечения невралгии тройничного нерва, он должен уведомить вас о том, что это средство не имеет лицензии, и обсудить с вами возможные риски и преимущества.
Некоторым людям снять боль помогает нетрадиционные методы лечения:
- медитация и прочие техники расслабления;
- массаж;
- иглоукалывание (акупунктура);
- витаминная терапия.
Вместе с тем, в настоящее время эффективность этих методов клинически не доказана.
Ниже приводится краткое описание некоторых процедур, которые вам, возможно, следует принять во внимание, хотя они все имеют определенные риски:
- инъекции глицерина — он вводится в центральную часть тройничного нерва и снимает боль примерно на 6–12 месяцев;
- радиочастотная термокоагуляция периферических ветвей тройничного нерва — с помощью электростимуляции повреждаются нервные окончания, но с этим связан необратимый риск появления постоянной боли, не поддающейся лечению;
- чрезкожная балонная компрессия — над тройничным нервом надувается маленький баллон, который сдавливает нервные веточки, прекращая прохождение болевого импульса по ним. Этот метод может применяться в тех редких случаях, когда хирургия не дала результата.
- электрический ток — используется для того, чтобы вызывать онемение тройничного нерва, и может быть очень эффективным.
Согласно результатам исследований, после радиочастотной термокоагуляции, инъекции глицерина или баллонной компрессии в 90% случаев наступает немедленное облегчение боли. Однако 50% людей после процедуры теряют чувствительность в области лица. После радиочастотной термокоагуляции через год боль может вернуться.
Хирургическая операция при невралгии тройничного нерва
В некоторых случаях рекомендуется делать хирургическую операцию. Цель операции: либо уменьшить компрессию (сжатие) тройничного нерва кровеносными сосудами, либо повредить нерв так, чтобы он больше не передавал болевых сигналов. Используются две хирургические процедуры:
- микроваскулярная декомпрессия;
- стереотаксическая радиохирургия.
Эти методы описаны ниже.
Микроваскулярная декомпрессия — это операция по снятию давления кровеносных сосудов на тройничный нерв. Во время операции хирург удалит или перенесет кровеносные сосуды, отделив их от тройничного нерва. Этот метод оказывается эффективным у большинства больных, надолго избавляя их от боли. Свыше 70% людей избавляются от невралгии на срок более 10 лет.
Однако эта операция может привести к потере слуха, что по статистике происходит в менее 3% случаев. Также есть вероятность, что после операции боль вернется, а чувствительность в области лица пропадет, но это случается редко и чаще всего проходит со временем. В очень редких случаях операция этого типа может привести к инсульту, менингиту и даже смерти.
Стереотаксическая радиохирургия — это сравнительно новый метод лечения с помощью ионизирующего излучения. При стереотаксической радиохирургии не требуется обезболивание (наркоз), а на коже не делается никаких разрезов. В процессе облучения нерв теряет способность передавать в мозг болевые импульсы.
Перед операцией ваш хирург обсудит с вами ее детали. На сегодняшний день этот метод лечения невралгии тройничного нерва дает хорошие результаты. В 33–90% случаев после операции боль в области лица прекращается сразу же, хотя в 14% случаев болевые ощущения могут вернуться через 18 месяцев. Для достижения максимальной эффективности лечения, оно может продлиться вплоть до двух месяцев.
Стереотаксическая радиохирургия в 8% случаев может вызывать онемение лица. Редкие осложнения:
- потеря вкусовых ощущений;
- онемение глаза;
- глухота.
Несмотря на относительную безопасность стереотаксической абляции нерва, эта процедура назначается только в тех случаях, когда другие
