Травматическое поражение зрительных нервов
Содержание статьи
равматическая невропатия зрительного нерва. Обследование, диагностика
Травматическая невропатия зрительного нерва. Обследование, диагностика
Прямые повреждения зрительного нерва наблюдаются в результате проникающего ранения глазницы, сопровождающегося контузией или пересечением зрительного нерва инородным телом, как например, при пулевых или колотых ранениях. Непрямые повреждения зрительного нерва наблюдаются в результате контузионных травм головы. Наиболее часто такие травмы происходят в результате дорожно-транспортных происшествий, особенно при езде на мотоциклах, падений и нападений. Частота повреждений зрительного нерва в результате переломов средней зоны лица составляет 3%.
Большинство пациентов с повреждениями зрительного нерва составляют молодые люди, в возрасте 32—34 года, и приблизительно 81—85% из них мужчины. Чаще всего отмечается немедленная потеря зрения сразу после воздействия, но в некоторых случаях потеря зрения происходит позже. Потеря зрения с отсутствием светоощущения наблюдается при первичном обследовании приблизительно в 40—48% случаев. Значительное число таких травм сопровождается потерей сознания приблизительно в 45% случаев.
Нарушение зрительных функций может включать потерю центрального зрения, дефекты в поле зрения, афферентные зрачковые дефекты и нарушение цветового зрения. Значительная потеря зрения наблюдается чаще, чем ее легкая форма.
Повреждение зрительного нерва возникает при любом сочетании следующих факторов:
1. прямая деформация черепа и канала зрительного нерва
2. нарушение кровоснабжения зрительного нерва
3. разрыв аксонов нерва
4. контузия нерва в канале зрительного нерва
Внутриканальцевая часть зрительного нерва является наиболее уязвимой, отчасти из-за связи с твердой мозговой оболочкой посредством надкостницы канала зрительного нерва. Кроме того могут наблюдаться ятрогенные повреждения зрительного нерва вследствие эндоскопических операций на решетчатой пазухе, ретробульбарной анестезии, хирургических вмешательств, задевающих вершину глазницы, или репозиции переломов средней зоны лица.
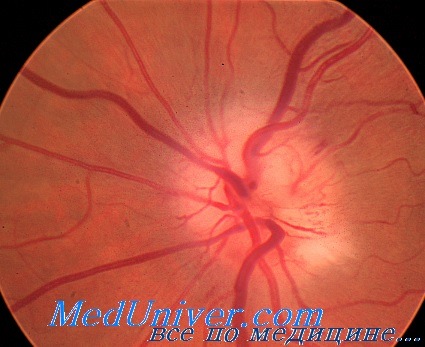
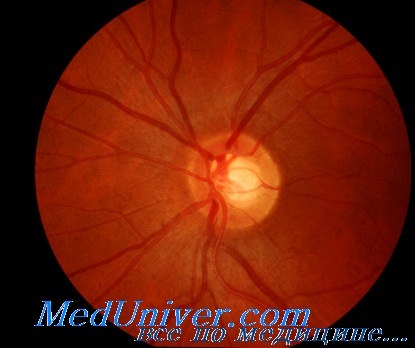
Обследование при травматической невропатии зрительного нерва
Непрямые повреждения зрительного нерва наблюдаются при травмах головы. Следовательно, у таких пациентов часто наблюдаются серьезные неврологические нарушения, и их нужно обследовать совместно с травматологом, нейрохирургом и челюстно-лицевым хирургом. Если пациент оглушен, единственным признаком травматического повреждения зрительного нерва при отсутствии повреждения глаза может быть относительный дефект афферентной зрачковой реакции.
Офтальмоскопические признаки развития атрофии зрительного нерва возникают через несколько недель или даже месяцев после травмы. Однако проверять остроту зрения следует как можно раньше, при этом желательно знать предшествующую остроту зрения. Диагноз травматической невропатии зрительного нерва не может быть поставлен при условии нормальной остроты зрения или при отсутствии относительного дефекта афферентной зрачковой реакции.
Более давние литературные источники утверждают, что у всех пациентов с травматическим повреждением зрительного нерва отмечается потеря светоощущения. Однако современные данные литературы свидетельствуют о том, что хотя у большинства пациентов и наблюдается потеря зрения (20/400 или ниже), у некоторых пациентов отмечается лишь незначительное снижение зрения. Таким образом, при оценке повреждений следует учитывать возможность и таких, менее типичных случаев.
Внутриглазная патология может протекать с повреждением зрительного нерва или без него, и в таких случаях при выявлении этиологии потери зрения могут возникнуть определенные сложности. Однако снижение зрения и нарушение зрачковых рефлексов при отсутствии повреждения глаза позволяют заподозрить травматическую невропатию зрительного нерва.
Травматическая невропатия зрительного нерва — это клинический диагноз. Лучевые методы диагностики используют для установления точного размера и механизма травмы, а также при планировании хирургического вмешательства. Для выявления переломов канала зрительного нерва или для диагностики ущемления зрительного нерва костными фрагментами более предпочтительно проведение КТ по сравнению с МРТ. МРТ лучше использовать для диагностики кровоизлияний в оболочки зрительного нерва.
Может потребоваться паракональная косая проекция с высоким разрешением для дифференцировки внутриоболочечного кровоизлияния от экстрадурального.
— Также рекомендуем «Лечение травматической невропатии зрительного нерва. Принципы, прогноз»
Оглавление темы «Травмы и ранения глаза»:
- Травматическая невропатия зрительного нерва. Обследование, диагностика
- Лечение травматической невропатии зрительного нерва. Принципы, прогноз
- Орбитальные геморрагии и синдром компрессии орбиты. Диагностика
- Лечение орбитальных геморрагий и синдрома орбитальной компрессии. Принципы
- Травматическое повреждение глазодвигательных мышц. Диагностика, лечение
- Открытые травмы глаза. Частота, обследование
- Подготовка к операции при открытых травмах глаза. Рекомендации
- Тактика при ранениях роговицы. Операция
- Тактика при ранениях склеры. Операции
- Тактика при разрыве глаза. Операции
Источник
ечение травматической невропатии зрительного нерва. Принципы, прогноз
Лечение травматической невропатии зрительного нерва. Принципы, прогнозОптимальные методы лечения травматической невропатии зрительного нерва не разработаны. К сожалению, в настоящее время отсутствуют рандомизированные контролируемые проспективные исследования, что объясняется сложностью регистрации пациентов с травмами, относительной редкостью диагноза и существующих противоречий в выборе лечебной тактики. Биохимические и патофизиологические механизмы повреждений зрительного нерва изучены недостаточно, и знания в этой области далеко отстают от знаний в области повреждений головного и спинного мозга. Также неизвестно, улучшает ли медицинское и хирургическое вмешательство клинический исход при травматической невропатии зрительного нерва. На текущий момент тактика ведения таких пациентов включает: Хотя по данным более старых литературных источников при травматической невропатии зрительного нерва прогнозируется неблагоприятный исход, современные данные литературы демонстрируют клиническое улучшение в 20—35% случаев при отсутствии лечения. Также было зарегистрировано несколько случаев самопроизвольного улучшения после тяжелой потери зрения (отсутствие светоощущения), что свидетельствует о том, что тяжелая травма зрительного нерва не всегда является необратимой. Для некоторых пациентов, например, с гастритом, диабетом или иммуносупрессией, назначение кортикостероидов может привести к серьезным осложнениям (желудочно-кишечное кровотечение, кетоацидоз), поэтому для них самым обоснованным методом ведения будет являться наблюдение. Обоснованием назначения высоких доз кортикостероидов являются результаты второго Национального исследования травм спинного мозга — NASCIS II. NASCIS II представляет собой мультицентровое, рандомизированное, двойное слепое, плацебо-контролируемое исследование. В данном исследовании было продемонстрировано, что у пациентов, получавших метилпреднизолон (начальная доза — 30 мг/кг, затем — 5,4 мг/кг/ч) в течение первых 8 часов после получения травмы спинного мозга, отмечалось улучшение моторных и сенсорных функций по сравнению с пациентами, получавшими плацебо, налоксон или стероиды в высоких дозах по истечении 8 часов после травмы. На модели повреждения спинного мозга у животных было установлено, что введение высоких доз метилпреднизолона предотвращает свободнорадикальное повреждение тканей и улучшает кровоток в спинном мозге. На другой модели повреждения зрительного нерва с размозжением было продемонстрировано сохранение кровотока в диске зрительного нерва при предварительном введении дексаметазона. Других проспективных клинических испытаний, подобных NASCIS II, с участием пациентов с острыми повреждениями зрительного нерва, не проводилось.
Недавно обоснованность назначения высоких доз метилпреднизолона при травматических повреждениях зрительного нерва была оспорена. Так как спинной мозг содержит серое и белое вещество, а зрительный нерв состоит исключительно из белого вещества, клинические преимущества назначения высоких доз стероидов могут не распространяться на зрительный нерв. Кроме того, в последнем испытании на животных с размозжением зрительного нерва было показано зависимое от дозы снижение числа жизнеспособных аксонов при введении метилпреднизолона, что позволяет предположить потенциальный вред такого лечения. Последнее проспективное рандомизированное контролируемое исследование, где изучалось влияние раннего лечения высокими дозами метилпреднизолона при острых травмах головы, было завершено досрочно, так как было установлено негативное влияние кортикостероидов на выживаемость. Однако механизм, благодаря которому кортикостероиды могут увеличивать летальность при острой травме головы, остается невыясненным. Резюмируя, можно сказать, что к настоящему моменту остается невыясненным вопрос, оказывают ли высокие дозы метилпреднизолона какой-либо положительный эффект при острой травме зрительного нерва. Авторы предпочитают применять режим назначения метилпреднизолона в соответствии с рекомендациями NASCIS II только для стабильных пациентов с тяжелой потерей зрения и при отсутствии системных противопоказаний. При отсутствии видимых улучшений в течение 2—3 дней кортикостероиды должны быть отменены. Декомпрессия костного канала зрительного нерва может быть показана определенным пациентам, потеря зрения у которых происходит не сразу после травмы, предположительно из-за вторичного механизма повреждения зрительного нерва. Первичное повреждение аксонов зрительного нерва на момент травмы может быть обратимо, но последующий каскад патологических реакций: воспаление, отек, ишемия и нарушения метаболизма в пределах костного канала зрительного нерва приводят к дальнейшему повреждению жизнеспособных аксонов. Пока нет проспективных исследований, доказывающих эффективность такого лечения, данная тактика применима для пациентов, не реагирующих на высокие дозы метилпреднизолона, при невозможности уменьшить высокие дозы метилпреднизолона без угрозы для зрения или при стабильной потере зрения вследствие подострого ухудшения. Декомпрессия канала зрительного нерва применяется также при переломах канала зрительного нерва с ущемлением зрительного нерва костными фрагментами и при кровоизлияниях в оболочки зрительного нерва. В будущем нейропротекторы могут стать революционным средством в лечении острых повреждений зрительного нерва. Это потребует более полного понимания патофизиологических механизмов первичного повреждения зрительного нерва, а также вторичных механизмов, которые закрепляют имеющиеся повреждения и способствуют поражению неповрежденных аксонов. Прогнозировать клинический исход после травматического повреждения зрительного нерва очень сложно. Метод вызванных зрительных потенциалов, хотя он и не всегда доступен, доказал свое прогностическое значение у находящихся без сознания пациентов с односторонней травматической невропатией зрительного нерва, и в некоторых случаях может помочь в выборе тактики ведения пациента. В настоящее время ясно, что при травматической невропатии зрительного нерва возможен ряд клинических исходов и возможность частичного восстановления существует. Плохой прогноз связан с: — Также рекомендуем «Орбитальные геморрагии и синдром компрессии орбиты. Диагностика» Оглавление темы «Травмы и ранения глаза»:
|
Источник
Что такое нейропатия зрительного нерва? — энциклопедия Ochkov.net
Нейропатия зрительного нерва — опасная патология, которая может привести к потере зрения. Недуг не является самостоятельным и часто становится следствием других заболеваний. Из этой статьи Вы узнаете все подробности об этом состоянии: его формы, причины развития, признаки, а также особенности диагностики и дальнейшего лечения.
Что такое нейропатия зрительного нерва?
Одним из важнейших элементов структуры глазного яблока является зрительный нерв. Его анатомия достаточно сложная и имеет большое значение в обеспечении четкого зрения. С помощью зрительного нерва происходит передача нервных импульсов от глаз к мозгу и обратно. Важную роль в этом процессе играет состояние интрабульбарного отдела. Он расположен в пределах глазного яблока от стекловидного тела до наружного слоя склеральной оболочки. Из-за нарушения кровообращения в интрабульбарном отделе зрительный нерв повреждается. Его ткани получают меньше питательных веществ, которые необходимы для нормальной работы. Следствием этого становится нейропатия глаза.
Патология обычно развивается у людей в возрасте 50-60 лет. Чаще всего этому недугу подвержены мужчины. Это опасное состояние, которое может привести к снижению зоркости, нарушению периферического зрения, «цветовой слепоте», образованию скотом — темных пятен, которые нарушают видимость. Самым серьезным следствием патологии является полная слепота. Нейропатия зрительного нерва не относится к самостоятельным офтальмологическим заболеваниям. Это одно из проявлений других болезней. К таковым врачи относят:
- атеросклероз;
- сахарный диабет;
- сердечную дисфункцию;
- ревматоидный артрит;
- гипертонию.
Второе название нейропатии зрительного нерва — нейрооптикопатия или ишемическая нейропатия. Это состояние легко спутать с невритом. На самом же деле это разные патологии и отличать их очень важно. Для того, чтобы не спутать нейропатию глаза с другими нарушениями в работе органов зрения, важно знать причины развития такого состояния, его характерные признаки, методы диагностики и лечения.
Симптомы нейропатии зрительного нерва
Патологии присуще стремительное развитие. Она возникает внезапно. Основной симптом этого недуга — снижение зоркости. Ухудшение зрения, ставшее следствием нейропатии, обычно носит временный характер. Проблемы с видимостью могут продолжаться от 10-15 минут до нескольких часов. У многих людей нейропатия становится причиной нарушения светоощущения — главной функции палочкового аппарата сетчатки. Обычно такое бывает при слабых поражениях зрительного нерва. Если же повреждения более серьезные, то резко может наступить полная слепота. К основным симптомам этого состояния окулисты относят:
- боль в глазах;
- затуманивание зрения;
- нарушение цветовосприятия;
- туннельное зрение;
- головные боли.

Сужение поля зрения, выпадение частей изображения, нарушение восприятия цветов — все это симптомы, которыми характеризуется нейропатия. Для зрительного нерва очень важна целостность. Если она нарушается может возникнуть такое состояние, как атрофия. Так называется полное или частичное разрушение волокон зрительного нерва. При неполной атрофии зрение снижается не окончательно. Это связано с тем, что нервная ткань поражена только в определенной области. Данное состояние часто приводит к проблемам с периферическим зрением — видимость за пределами фокуса внимания нарушается. Полноту изображения прерывают скотомы — «слепые» участки в поле зрения.
Передняя ишемическая нейропатия зрительного нерва
Врачи выделяют несколько видов нейропатии глаза. Наиболее распространенной является ишемическая форма этой патологии. Это состояние развивается из-за поражения зрительного нерва, которое становится следствием нарушения кровоснабжения. Происходит сдавливание нервных пучков в области глаза, что приводит к дефициту питательных компонентов. Такая форма патологии считается вторичной. Обычно ее развитие связано с сердечно-сосудистыми болезнями. К нейропатии зрительного нерва часто приводят нарушения в работе эндокринной и центральной нервной систем. Ухудшение гемодинамики в области глазных яблок врачи называют «передней нейропатией». Нарушение кровотока возникает в переднем отрезке зрительного нерва.
Патология бывает двух видов. Различаются они в зависимости от того, страдает ли человек артериитом — воспалением артериальных стенок, или нет. Неартериитическая нейропатия глаза обычно возникает внезапно. Развивается она на фоне таких заболеваний, как:
- апноэ во сне;
- коагулопатия;
- сахарный диабет;
- микроскопический полиангиит;
- микроангиопатия;
- гипертония.
У человека обычно ухудшается зрение в одном глазу. Отчетливо видно только верхнюю или нижнюю часть изображения. Поражение двух глаз одновременно встречается не часто — примерно в 15% случаев. Но ухудшиться зрение во втором глазу может не сразу. Иногда это происходит в течение 5-7 лет. Патологии чаще подвержены люди старше 50 лет. У детей это нарушение встречается крайне редко. На фоне артериита этот недуг развивается реже. Его симптомы схожи с признаками неартериитической нейропатии. В группе риска этой патологии люди старше 50 лет, которые мучаются от головных болей, челюстно-мышечных спазмов, миалгии, алопеции, снижения аппетита. Любые изменения формы диска зрительного нерва также являются причиной развития патологии.
Задняя ишемическая оптическая нейропатия
Вторая форма нейропатии возникает из-за нарушения гемодинамики в задних отделах зрительного нерва. Часто это состояние развивается вследствие сужения артерий глазного яблока. Исследования ученых позволили сделать вывод, что задняя нейропатия является одной из основных причин снижения зрения, полной слепоты у людей разного возраста. Многие заболевания, которые связаны с ишемическими нарушениями, «помолодели» за последние годы. С гипертонией, гипотонией, атеросклерозом все чаще сталкиваются люди среднего возраста и молодежь.В случае острого нарушения кровообращения зрительного нерва факторами, которые предшествуют возникновению патологии, выступают склеротические поражения и тромбоэмболии. Основная причина этого состояния — снижение гемодинамики из-за сужения артериального просвета. Такое нарушение врачи называют ишемией. Она часто приводит к нарушению функционирования зрительного нерва. Скорость развития патологии зависит от многих факторов. Среди них:
- атеросклероз;
- длительность ишемии;
- быстрота снижения кровотока;
- снижение содержание кислорода в тканях;
- нарушения центральной нервной системы;
- поражения почечных тканей;
- гипертония.

В отличии от передней формы нейропатии глаза, задняя возникает спонтанно. В группе риска — люди, которые страдают сердечно-сосудистыми заболеваниями. Но наличие в анамнезе пациента этих недугов не является обязательным условием развития зрительной патологии. Часто задняя форма нейропатии возникает из-за поражения центральной вены сетчатки, диабетической ангиоретинопатии, сужения глазничных артерий, черепно-мозговых травм. Задняя ишемическая оптическая нейропатия опасна тем, что может привести к полной слепоте. Исследования ученых позволили сделать вывод, что задняя нейропатия является одной из основных причин снижения и утраты зрения у людей разного возраста.
Диагностика нейропатии зрительного нерва
При обнаружении симптомов данного недуга пациенту следует записаться на прием к окулисту. Обследование у врача должно включать в себя осмотр структур глаза, проверку остроты зрения, офтальмоскопию — осмотр глазного дна. В зависимости от состояния глаз перечень исследований может быть дополнен. Тест на преломление, цветовое тестирование, периметрия — обследование полей зрения с помощью специального устройства — это наиболее распространенные процедуры, которые окулисты проводят дополнительно. При тяжелых формах недуга врач может назначит УЗИ глаза, электроокулографию, реоофтальмографию. Эти исследования позволяют окулисту детально оценить состояние глазного кровотока.
В некоторых случаях врач рекомендует пациенту посетить и узких специалистов: невролога, кардиолога, гематолога, эндокринолога. Консультация широкого круга профессионалов позволяет назначить эффективное лечение, приступать к которому следует незамедлительно.
Лечение зрительной нейропатии
Обязательное условие лечения недуга — его незамедлительность. Важно не допустить гибели нервных клеток, которая наступает в результате продолжительного нарушения гемодинамики. При ишемии рекомендуется вызвать «скорую помощь». Фельдшер внутривенно введет раствор «Эуфиллина» — 5 или 10 мл, в зависимости от тяжести состояния больного. Неотложная терапия также включает в себя прием «Нитроглицерина» и, при необходимости, вдыхание паров нашатырного спирта.
Лечение нейропатии зрительного нерва должно проводиться в условиях стационара. Для устранения этого состояния врачи используют кортикостероидные препараты, например:
- «Кенакорт»;
- «Преднизолон»;
- «Гидрокортизон»;
- «Синафлан»;
- «Локоид».
Кортикостероидные препараты врачи назначают для снятия отека. Эти лекарственные средства являются гормональными, потому допустимость их использования в лечении нейропатии глаза должна быть согласована после полного обследования больного.
Терапия патологии обязательно должна включать в себя назначение антикоагулянтов — препаратов, которые улучшают свертываемость крови. Они препятствуют образованию тромбов и способствуют нормализации гемодинамики. Это такие препараты, как:
- «Гепарин»;
- «Варфарин»;
- «Дикумарин»;
- «Фенилин»;
- «Гирудин».

Особое внимание при лечении нейропатии зрительного нерва необходимо уделять основному заболеванию, на фоне которого развилась офтальмологическая патология. Для нормализации артериального давления врачи обычно назначают:
- «Эналаприл»;
- «Метопролол»;
- «Верошпирон»;
- «Кизиноприл»;
- «Верапамил».
При лечении недуга врачи часто назначают ноотропные препараты. Это своеобразные «таблетки для мозга», прием которых улучшает умственные процессы. В терапии патологии они помогают активизировать обмен веществ в нервных клетках. Особенно эффективны:
- «Глицин»;
- «Пирацетам»;
- «Фенотропил»;
- «Пиритинол»;
- «Пантогам».
Прием целого комплекса лекарственных средств негативно сказывается на общем состоянии организма. Иммунитет человека снижается. Поэтому следует поддерживать иммунную систему. Для того, чтобы лечение нейропатии оказалось эффективным и не нанесло вреда здоровью, рекомендуется дополнить список препаратов витаминами групп В, С и Е. Они могут быть назначены в форме таблеток и внутримышечных инъекций. Любые лекарства должен назначать только врач.
Источник