Тройничный нерв где это
Содержание статьи
Невралгия тройничного нерва — причины появления, симптомы заболевания, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Невралгия тройничного нерва: причины появления, симптомы, диагностика и способы лечения.
Определение
Невралгия тройничного нерва является одной из самых распространенных лицевых болей и относится к числу наиболее устойчивых болевых синдромов в клинической неврологии. Тройничный нерв – это самый крупный из 12 черепных нервов. Он относится к нервам смешанного типа и включает очень чувствительные волокна.
Свое название нерв получил из-за наличия в нем трех ветвей:
- глазная ветвь обеспечивает чувствительность лба и глаз;
- верхнечелюстная ветвь обеспечивает чувствительность щек, верхней челюсти, верхней губы и неба;
- нижнечелюстная ветвь обеспечивает чувствительность нижней челюсти, нижней губы и обеспечивает движение мышц, участвующих в жевании и глотании.
Воспаление тройничного нерва – серьезное хроническое заболевание, протекающее с ремиссиями и обострениями, характеризующееся приступами чрезвычайно интенсивной, стреляющей боли в области лица.
Тригеминальная невралгия гораздо труднее поддается лечению, чем многие другие типы хронической боли и приводит к временной или постоянной нетрудоспособности, что делает ее значимой экономической и социальной проблемой.
Причины появления невралгии тройничного нерва
К факторам, наиболее часто провоцирующим развитие заболевания, относятся:
- ущемление тройничного нерва (травмы височно-нижнечелюстного сустава, врожденные аномалии развития костных структур черепа, опухоли головного мозга и лицевой области, патологические расширения сосудов и т.д.);
- вирусное поражение нерва (герпетическая инфекция, полиомиелит, аденовирусы, эпидемический паротит, туберкулез легких и др.);
- хронический кариес, отит, синусит и другие воспалительные заболевания лицевой области;
- воспаления, возникшие при лечении, удалении зубов или иных хирургических вмешательствах в области лица и ротовой полости, реакция на стоматологическую анестезию, зубной флюс;
- сосудистые, эндокринно-обменные, аллергические расстройства, а также психогенные факторы.
Заболевание возникает, как правило, у женщин старше 50 лет. Молодые люди болеют реже, единичные случаи невралгии тройничного нерва описаны у детей дошкольного возраста.
Классификация невралгии тройничного нерва
Согласно Международной классификации головных болей (3-е издание), предложенной Международным обществом головной боли (2013), тригеминальная невралгия подразделяется:
- на классическую (идиопатическую, первичную), вызванную компрессией тригеминального корешка извилистыми или патологически измененными сосудами, без признаков явного неврологического дефицита;
- симптоматическую (вторичную), вызванную доказанным структурным повреждением тройничного нерва (новообразованием, инфекцией, демиелинизирующей патологией, костными изменениями), отличным от сосудистой компрессии.
Симптомы невралгии тройничного нерва
Характерный признак невралгии тройничного нерва — приступ кратковременной, острой, резкой, интенсивной боли, напоминающей удар электрическим током. Боль обычно проявляется в одной половине лица и носит циклический характер. Периоды ремиссии могут длиться от нескольких часов до нескольких месяцев. При нетипичном или запущенном течении заболевания болевые ощущения носят практически постоянный характер. При этом продолжительность приступов увеличивается, а период ремиссии — сокращается.
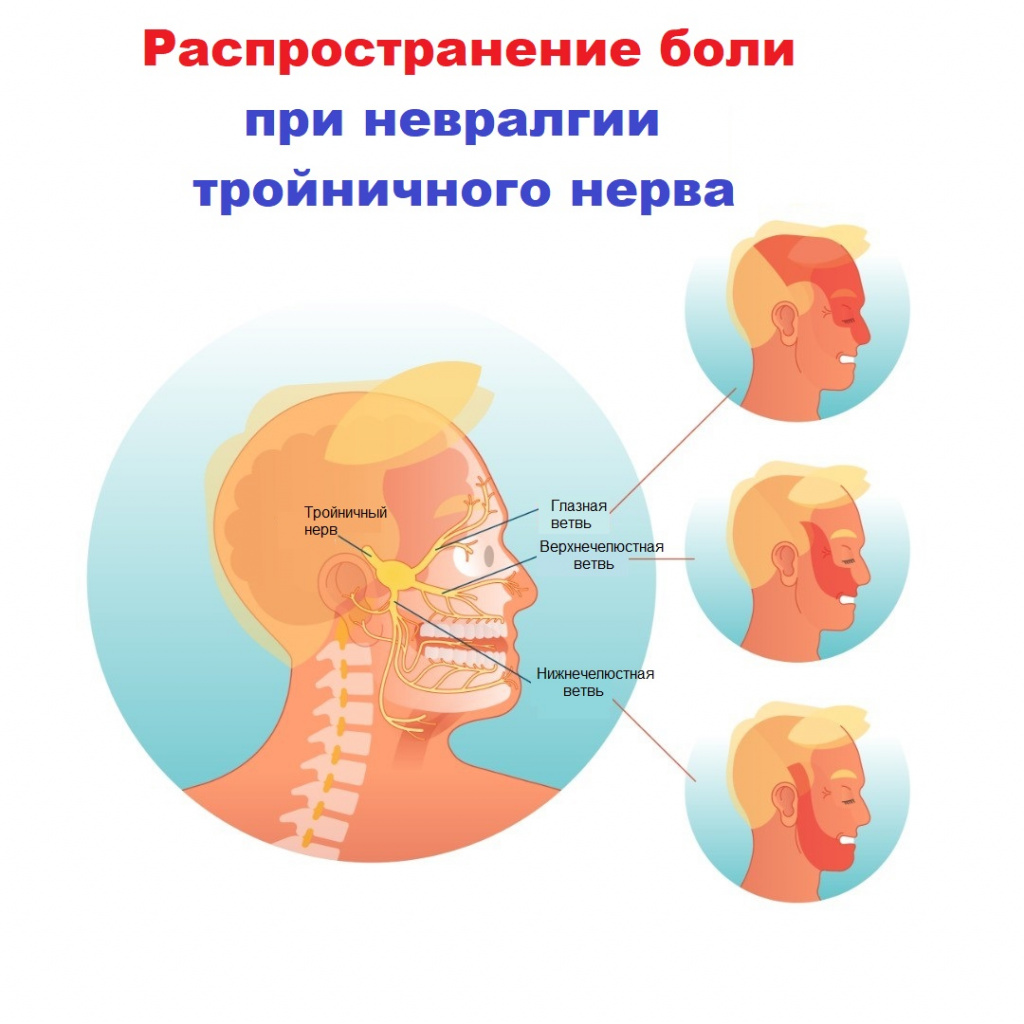
Боли в области лица (губ, глаз, носа, верхней и нижней челюсти, десен, языка) могут возникать спонтанно или быть спровоцированы мимикой, чисткой зубов, прикосновением к определенным участкам лица (триггерным точкам). Их частота варьирует от единичных случаев до десятков и даже сотен в день. В период обострения (чаще в холодное время года) приступы учащаются. В течение всей ремиссии больные живут в страхе, опасаясь обострения заболевания, закрывают голову даже летом, не прикасаются к больной половине лица, не чистят зубы, не жуют на стороне поражения.
К типичным признакам болевого синдрома при невралгии тройничного нерва относят:
- характер боли в лице — острый, кратковременный, интенсивный;
- продолжительность приступа — от 10 секунд до 2 минут;
- локализация боли и ее направленность всегда остаются неизменными;
- непроизвольные судороги жевательных и мимических мышц на пике болевых ощущений.
На фоне боли у пациента развивается повышенная тревожность и даже фобии. Человек стремится избегать тех поз и движений, которые провоцируют у него неприятные ощущения.
Другие характерные симптомы воспаления тройничного нерва:
- спазмы лицевых мышц;
- усиленное слюнотечение;
- повышенная или сниженная чувствительность кожи лица;
- умеренное повышение температуры;
- слабость и боль мышц лица.
Атипичная невралгия тройничного нерва встречается реже, вызывает менее интенсивное, но постоянное тупое жжение или ноющую боль, плохо поддается терапии.
Диагностика невралгии тройничного нерва
Предварительный диагноз может быть поставлен неврологом на основании жалоб пациента, изучения истории его заболевания и объективного осмотра лица с оценкой его симметричности в состоянии покоя и при попытке улыбнуться.
Основным диагностическим критерием выступает наличие триггерных точек, соответствующих выходу ветвей нерва в лицевую область.
Для выяснения причины возникновения невралгии тройничного нерва назначают следующие инструментальные исследования:
- методы нейровизуализации: компьютерная и магнитно-резонансная томография, которые позволяют исключить другие причины боли и выявить васкулярную (сосудистую) компрессию корешка тройничного нерва;
Лабораторная диагностика невралгии тройничного нерва мало информативна, поскольку нет каких-либо специфических лабораторных показателей, указывающих на это заболевание. Но во время терапии и приема ряда лекарственных препаратов необходимо контролировать их переносимость с помощью биохимического исследования крови.
К каким врачам обращаться
При появлении симптомов невралгии тройничного нерва необходимо сразу обратиться к
врачу-неврологу
, поскольку в лечении неврологических патологий крайне важна точная и своевременная диагностика. Однако часто первым врачом, к которому идут за помощью, становится стоматолог. Это связано с тем, что зона распространения боли располагается не только на лице, но и в полости рта.
Невралгия тройничного нерва активно изучается специалистами смежных дисциплин (стоматологами, офтальмологами, оториноларингологами, рефлексотерапевтами, психиатрами). Совместная работа специалистов является условием эффективного лечения данной категории пациентов.
Лечение невралгии тройничного нерва
На начальном этапе заболевания, после стандартного неврологического и общего обследования рекомендуется медикаментозная терапия, физиотерапия, блокады периферических ветвей тройничного нерва и только в случае неэффективности лечения в течение нескольких месяцев показан один из нейрохирургических методов терапии.
Основными направлениями консервативной терапии являются: устранение причины тригеминальной невралгии, если она известна (лечение больных зубов, воспалительных процессов смежных зон и др.), и проведение симптоматического лечения (купирование болевого синдрома).
Применение анальгетиков при данном заболевании неэффективно.
Назначаются противосудорожные препараты, предотвращающие развитие приступа боли, сосудистые препараты, спазмолитики, успокаивающие средства. Широко применяются физиотерапевтические процедуры (аппликации с парафином, токи Бернара), иглорефлексотерапия. Для избавления от боли или уменьшения ее выраженности хотя бы на короткое время широко применяются выполняют спирт-новокаиновые блокады в точки выхода ветвей тройничного нерва на лице. К сожалению, даже при эффективной блокаде ее хватает лишь на короткое время, и боли возобновляются.
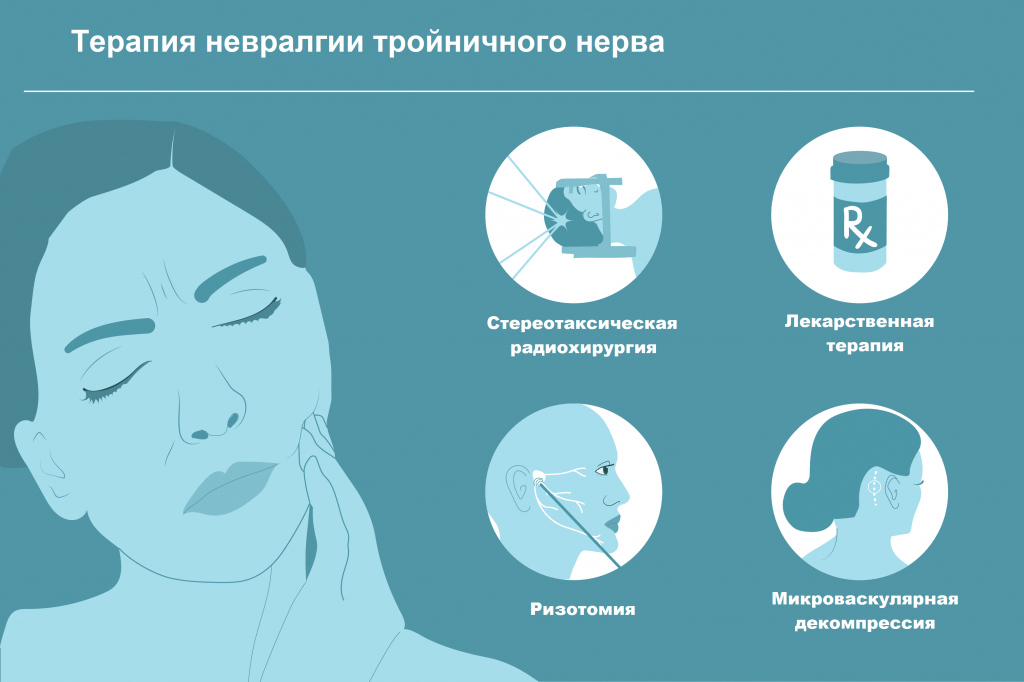
В настоящее время одним из наиболее распространенных методов лечения тригеминальной невралгии является чрескожная радиочастотная деструкция корешков тройничного нерва (ризотомия). Этот метод наиболее эффективен, практически не имеет серьезных осложнений.
Несмотря на разнообразие консервативных методов лечения, основным методом на сегодняшний день остается хирургический. Операция избавляет пациента от боли навсегда или на длительное время. Микроваскулярная декомпрессия заключается в том, что между тройничным нервом и сосудом, вызывающим компрессию, укладывается специальный «протектор», защищающий нерв.
Еще одним современным методом оперативного лечения является стереотаксическая радиохирургия тройничного нерва с помощью «Кибер-Ножа». Суть данного метода заключается в подведении высокой дозы ионизирующего излучения в область выхода ветвей тройничного нерва. Лечение «Кибер-Ножом» проходит безболезненно, не требует общей анестезии и способствует быстрому восстановлению пациента—уже на следующий день он может вернуться к привычному образу жизни.
 Осложнения
Осложнения
Ввиду того, что невралгия не влияет на общее состояние организма, многие пациенты откладывают посещение врача и лечение тройничного нерва, пытаясь самостоятельно бороться с болью. Однако продолжительная болезнь может привести к параличу и парезу мышц. Кроме того, она оказывает значительное воздействие на психологические и социальные аспекты жизни.
Пациенты с патологией тройничного нерва пользуются при разжевывании пищи только здоровой половиной рта. Следствием этого становятся образование мышечных уплотнений и потеря чувствительности пораженной половины лица.
Не менее важен тот факт, что обезболивающие препараты при невралгии тройничного нерва дают только непродолжительный эффект. Со временем могут перестать действовать и противосудорожные препараты, поскольку к ним развивается привыкание. Лекарственные средства временно устраняют лишь симптомы невралгии, но не лечат ее причину.
С течением времени симптомы воспаления тройничного нерва могут дать невропатические осложнения и привести к развитию вторичного болевого синдрома в голове. При хронической форме заболевания раздражаются слуховой и лицевой нервы. Без лечения невралгия тройничного нерва может приводить к более серьезным осложнениям:
- дистрофии жевательных мышц;
- снижению чувствительности пораженной области;
- контрактуре и самопроизвольному сокращению лицевых мышц;
- конъюнктивиту.
Профилактика невралгии тройничного нерва
Специфической профилактики невралгии не существует. Врачи лишь рекомендуют по возможности исключить воздействие на организм тех факторов, которые могут привести к воспалению нерва: не допускать переохлаждения лица, особенно летом при использовании вентиляторов и кондиционеров, и вовремя лечить основные заболевания, которые являются факторами риска развития невралгии.
Источники:
- Большая Медицинская Энциклопедия, под ред. Петровского Б.В., 3-е издание, т. 16.
- Методические рекомендации по диагностике и лечению невропатической боли. Общество по изучению боли. Под редакцией академика РАМН Яхно Н.Н.
- Клинические рекомендации «Хирургическое лечение хронического нейропатического болевого синдрома». Ассоциация нейрохирургов России. 2015.
- Гусев Е.И. Неврология. Национальное руководство / Гусев Е.И., Коновалов А.Н., Скворцова В.И. и др. — М.:ГЭОТАР-Медив. 2009. 1040с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Источник
Где находится тройничный нерв и чем его лечить — что это, воспаление, симптомы, опасно ли, лечение, профилактика
Каждый человек может столкнуться с невралгическим приступом, при котором чаще всего происходит поражение тройничного нерва. Такое патологическое состояние не должно оставляться без внимания, так как существует риск развития серьезных последствий.
Функции тройничного нерва заключаются в обеспечении чувствительности в области лица.
Это происходит благодаря отходящим от него веточкам, от которых отходят мелкие сосуды:
- нижнечелюстной;
- верхнечелюстной;
- глазной.
Согласно статистике, которая ведется медицинскими учреждениями из разных стран мира, более подвержена недугу женская аудитория, возрастная группа которой варьируется в диапазоне от 45-ти до 50-ти лет.
Несмотря на статистические данные, заболевание также диагностируется у пациентов разных возрастов и полов.
Что это?
Тройничный нерв – относится к группе нервов смешанного типа, включается в пятую пару черепных волокон. Это название ему было присвоено из-за разделения его чувствительной части на три ветви, которые обеспечивают лицу чувствительность и подвижность.
Где находится тройничный нерв?
Он берет свое начало от ствола моста варолиевого, а именно от его передней части.
- В его составе присутствуют корешки (они направлены к височной кости, к ее верхушке):
- двигательный (маленький);
- чувствующий (большой).
Маленький корешок параллельно с третьей ветвью выходит через отверстие овальной формы, после чего происходит их соединение. Из полулунного узла выводятся три чувствующие ветви, берущие начало в стволе головного мозга.
Их функции заключаются в обеспечении непрерывной связи ЦНС с нервными окончаниями, локализирующимися в лицевой зоне.
Первая ветвь расположена над бровями, симметрично точке выхода.
Вторая – в области щек, по обеим сторонам, ниже глазных яблок. Третья – от уголков ротовой полости (расположена в нижней части челюсти) направляется к центральной зоне лица.
Что может привести к воспалению?
Спровоцировать воспаление могут как внешние, так и внутренние факторы:
- Перенесенные болезни, имеющие вирусную этиологию. Например, лишай опоясывающий, герпес.
- Переохлаждение организма, в частности в области лица.
- Травмирование головы.
- Ослабление иммунитета.
- Психо-эмоциональное перенапряжение, перенесенные стрессы, прочие нервные расстройства.
- Образование на стенках сосудов холестериновых бляшек.
- Перенесенные болезни стоматологического плана.
- Возникновение новообразований, которые имеют злокачественную либо доброкачественную природу, и из-за стремительного роста начинают оказывать давление на нервы.
- Образование рубцовых тканей, невриномы либо менингиомы.
- Изменения в организме склеротического плана (чаще наблюдаются у мужской аудитории).
Как понять, что нерв воспалился?
Каждый человек, у которого воспалился тройничный нерв, может заподозрить развитие недуга по характерной симптоматике.
Ярко выраженным клиническим проявлением недуга считается болевой синдром, местом локализации которого является лицевая зона.
Дискомфорт может ощущаться в разных участках:
- глазных яблоках;
- спинке носа;
- лобных пазухах;
- деснах;
- верхних зубах;
- губах;
- ушах;
- подбородке;
- корневой части языка;
- челюсти и т. д.
Болевой синдром может сохранять свою интенсивность в течение нескольких часов, заставляя людей испытывать мучительные страдания.
Опасно ли это?
У людей, столкнувшихся с такой патологией, помимо невыносимых болей может развиться полный либо частичный паралич, а также произойти потеря чувствительности в области лица.
Если такое случится, то в процессе переваривания пищи у человека будет задействована только непораженная часть ротовой полости и лица.
Из-за того, что в этот процесс будет постоянно вовлекаться противоположная половина, на ней со временем начнут образовываться уплотнения из мышечных тканей.
Симптомы поражения
При развитии данной патологии у людей может наблюдаться следующая симптоматика:
- Внезапно происходит спазмирование мышечных тканей, из-за чего лицо становится ассиметричным.
- Неожиданно возникают болезненные ощущения разной интенсивности и локализации. Достаточно редко в этот процесс вовлекаются обе половины лица, так как недуг является односторонним.
При прогрессировании заболевания болевой синдром набирает интенсивность и становится невыносимым. - Человек ощущает онемение покровов кожи, которая утрачивает чувствительность.
- Общая слабость, раздражительность, усталость.
- Наблюдается болевой синдром, местом локализации которого являются мышечные ткани.
- На кожных покровах могут появляться высыпания.
- Развивается бессонница.
- Появляются головные боли, по типу мигрени.
Способы лечения
При лечении воспаления тройничного нерва специалисты в первую очередь проводят мероприятия, направленные на устранение болевого синдрома.
Как правило, такой категории пациентов прописываются определенные лекарственные средства. Также им показаны физиотерапевтические процедуры.
При необходимости больные могут параллельно задействовать народные рецепты, которые помогут быстрее справиться с недугом.
Медикаментами
Каждому пациенту специалисты в индивидуальном порядке разрабатывают схему медикаментозной терапии.
Она в обязательном порядке включает препараты, действие которых направлено на купирование болевых приступов.
После нормализации состояния больные должны будут принимать эти лекарства еще какой-то временной промежуток.
Чаще всего такой категории пациентов прописывают:
- Лекарства, которые относятся к категории ПЭП.
- Спазмолитические медикаменты.
- Противосудорожные средства.
- Витаминно-минеральные комплексы, в составе которых присутствует витамин группы «В».
- Антидепрессанты.
- Нейролептики, например, таблетки «Финлепсина», Ламотриджина», «Баклофена».
Народными средствами
Перед тем как задействовать «дедовские методы» люди должны получить консультацию у лечащих врачей. Это обусловлено тем, что на многие компоненты, входящие в состав народных рецептов, может возникать аллергическая реакция.
Если у больного отсутствуют какие-либо противопоказания, то он может параллельно медикаментозному курсу терапии применять травяные настои и отвары.
Чтобы устранить воспаление следует задействовать такие рецепты:
- Трава ромашки и корневище алтея измельчаются, после чего сырье (по 4 ч. л.) помещается в отдельную емкость и заливается кипятком (400мл). Содержимое посуды нужно закипятить и настаивать в течение ночи.
После пробуждения больной должен профильтровать смесь, а отцеженный настой набрать в рот и не выплевывать в течение пяти минут.
Целебную жидкость можно задействовать для компрессов, которые надо прикладывать к местам локализации болезненных ощущений. - Пихтовое масло нужно накапать на кусочек марли либо на ватный диск. После этого компресс нужно прикладывать к очагам боли не менее пяти раз в сутки.
Людям не следует переживать, если на кожных покровах появится покраснение и отек.
В течение нескольких суток неприятная симптоматика самостоятельно исчезнет.
Когда стоит делать блокаду?
Если у человека возникли невыносимые болевые ощущения, которые не в состоянии устранить лекарственные средства, то ему будет сделана блокада, для которой обычно используется «Лидокаин».
Специалист крайне осторожно делает инъекцию в место выхода воспаленного нерва: один укол внутрь мышечных тканей, второй до кости.
В том случае, когда у пациента параллельно возникли суставные боли, врач может использовать для блокады препарат под названием «Дипроспан».
Профилактика
Каждый человек должен понимать, что гораздо легче предупредить развитие недуга, нежели проходить медикаментозный курс терапии.
Для этого необходимо своевременно проводить профилактические мероприятия:
- Крайне важно внимательно следить за здоровьем.
- Люди не должны допускать переохлаждения.
- Следует избегать травм, стрессовых ситуаций, психо-эмоциональных и физических перегрузок.
- Необходимо своевременно пролечивать инфекционные и воспалительные болезни, регулярно посещать стоматологов и ЛОРов.
- Людям нужно поднимать иммунитет, закалять организм, правильно питаться, курсово принимать витаминно-минеральные комплексы, вести активный образ жизни, ходить пешком.
Источник