Воспаление глазного нерва у ребенка
Содержание статьи
еврит зрительного нерва у ребенка
Неврит зрительного нерва у ребенка
Неврит зрительного нерва у детей создает офтальмологу многочисленные трудности. Во-первых, диагностика может быть затруднена. Во-вторых, доказательная база наших терапевтических решений основывается на результатах исследований взрослых пациентов.
Неврит зрительного нерва необходимо дифференцировать с нейромиелитом зрительного нерва (neuromyelitis optica, NMO) и нейроретинитом. Это разные заболевания, а не составные части одного патологического спектра, и каждое из них требует проведения разных исследований и методов лечения.
В лечении неврита зрительного нерва у детей должен принимать участие детский невролог.
а) Неврит зрительного нерва. Хотя диагностика неврита зрительного нерва у детей проводится на основании тех же критериев, что и у взрослых (подострое ухудшение зрения, боль при движении глаз, дефекты поля зрения и относительный афферентный зрачковый дефект), постановка диагноза может быть более трудной. Ребенок может быть не в состоянии описать типичное течение неврита зрительного нерва; ребенок может попасть к врачу уже с далеко зашедшими изменениями. Из-за нарушения яркостной чувствительности дети могут жаловаться, что все время темно, и просить не выключать свет даже днем.
При периметрии или при исследовании зрения контрольным методом по Дондерсу часто выявляется центральная скотома. Нарушение зрения и нарушение ориентировки может ошибочно трактоваться как нарушение походки. Большое значение имеет консультация детского невролога, поскольку поперечный миелит может быть первым проявлением нейромиелита зрительного нерва (neuromyelitis optica, NMO). Частота развития рассеянного склероза у детей с невритом зрительного нерва не установлена, качественно организованных длительных исследований не проводилось. Однако как и у взрослых, выявление изменений при МРТ в режиме Т2 характеризуется повышенным риском развития рассеянного склероза. Следующие факторы снижают риск развития рассеянного склероза; молодой возраст, двусторонний неврит зрительного нерва, отек диска зрительного нерва (ДЗН) и предшествовавшая инфекция.
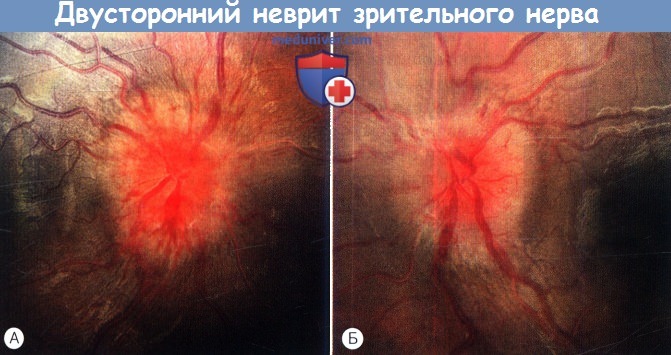
Двусторонний неврит зрительного нерва.
Выраженный отек (ДЗН) правого (А) и левого (Б) глаза у семилетней девочки с двусторонним невритом зрительного нерва.
При обращении к врачу она была слепа: через шесть недель остроте зрения составила 0,3 правого и 0,4 левого глаза.
б) Нейромиелит зрительного нерва. Нейромиелит зрительного нерва (neuromyelitis optica, NMO) или болезнь Devic — воспалительное заболевание центральной нервной системы, поражающее преимущественно зрительные нервы и спинной мозг. Данная патология является отдельным заболеванием, примерно в 70% случаев оно сопровождается выработкой аутоантител NMO-IgG, поражающих каналы аквапорина-4. AQP4 экспрессируются в клетках собирательных канальцев почек и астроцитах и стимулируются при поражении центральной нервной системы. Аквапорины участвуют в транспорте воды через клеточные мембраны.
При рассеянном склерозе антитела NMO-IgG отсутствуют и стандартная иммуномодуляторная терапия по схеме рассеянного склероза не может быть эффективной. При неэффективности иммуносупрессии может потребоваться плазмаферез. Основной целью лечения является профилактика будущих атак.
О нейромиелите зрительного нерва следует помнить в каждом случае тяжелой двусторонней нейрооптикопатии, особенно при наличии признаков поперечного миелита. При манифестации заболевания могут наблюдаться не все признаки нейромиелита зрительного нерва. Термин «заболевание спектра нейромиелита зрительного нерва» используется для обозначения случаев заболевания, сопровождающихся развитием некоторых, но не всех признаков заболевания. Со временем могут развиться и остальные диагностические признаки.
При МРТ перивентрикулярные изменения белого вещества, типичные для рассеянного склероза, обычно отсутствуют. Следует направлять пациента на прицельное исследование спинного мозга с целью поиска характерных для миелита продольных изменений, поражающих три и более сегментов.
Диагностические критерии нейромиелита зрительного нерва приведены ниже.
Диагностические критерии нейромиелита зрительного нерва:
1. Неврит зрительного нерва.
2. Острый миелит.
3. Два из трех дополнительных критериев:
— Протяженные изменения спинного мозга на МРТ > 3 вертебральных сегментов.
— Результаты МРТ головного мозга не соответствуют диагностическим критериям рассеянного склероза.
— Сероположительный NMO (антитела к аквапорину 4).
Заболевание чаще поражает женщин, нежели мужчин (соотношение более 4:1). Оно чаще встречается среди чернокожих, азиатов и населения Индии. В Европе нейромиелит зрительного нерва очень редок и большинство случаев не сопровождаются выработкой аутоантител NMO-IgG.
При отсутствии аутоантител к AQP4 чаще отмечается монофазное течение заболевания и обычно не требуется длительного лечения азотиоприном, микофенолатом или ритуксимабом.
Поскольку диагноз нейромиелита зрительного нерва часто ставится по прошествии значительного времени после манифестации заболевания, во всех случаях тяжелого неврита зрительного нерва, резистентного к терапии стероидами, следует назначать «терапию спасения» — плазмаферез.
в) Нейроретинит. Нейроретинит — обычно одностороннее, иногда двустороннее воспалительное заболевание, характеризуемое отеком диска зрительного нерва и формированием в макулярной области фигуры звезды. В основе патологического процесса лежит воспаление и увеличение проницаемости сосудов диска зрительного нерва, вызывающее просачивание жидкости в перипапиллярную сетчатку. Причина васкулита не ясна: в некоторых случаях заболевание имеет инфекционную этиологию, чаще всего Bartonella henselae (болезнь кошачьей царапины), а также сифилис, туберкулез, болезнь Lyme, лептоспироз и токсоплазмоз.
Поскольку фигура звезды в макулярной области формируется и при застое ДЗН, необходимо обследовать пациента на предмет симптомов повышенного внутричерепного давления, могут потребоваться дополнительные исследования, в том числе люмбальная пункция и МРТ. Также необходимо исключить злокачественную гипертензию.
При флюоресцентной ангиографии выявляется передний васкулит диска зрительного нерва. Диагноз уточняется с помощью серологических реакций, ферментного иммуноанализа или методом непрямой иммунофлюоресценции.
Доказательная база методов лечения слаба, часто наблюдается спонтанное выздоровление. Тем не менее, большинство офтальмологов при нейроретините, связанном с болезнью кошачьей царапины, применяют антибиотики.
г) Поствакцинальный неврит зрительного нерва. Описания неврита зрительного нерва в связи с введением различных вакцин, в том числе коревой, против краснухи, бешенства, менингококковой инфекции и гриппа основаны на наличии в анамнезе применения вакцины за несколько дней до развития неврита зрительного нерва. Убедительные эпидемиологические доказательства связи плановой иммунизации детей с невритом зрительного нерва отсутствуют. При консультации родителей необходимо проявлять осторожность и учитывать данные о связи «естественных» заболеваний и поражении нервной системы.
д) Инфекционная нейрооптикопатия. Многие возбудители инфекционных заболеваний могут вызывать нейрооптикопатию. Поражение передних отделов зрительного нерва и сосудов ДЗН обозначают термином нейроретинит (см. выше), тогда как поражение задней части зрительного нерва вызывает ретробульбарный неврит. Иногда при сифилисе наблюдается периневрит, характеризующийся отеком ДЗН без выраженной дисфункции зрительного нерва.
Нейрооптикопатия также может вызываться и другими спирохетами, в том числе Borrelia burgdorferi, вызывающей болезнь Lyme, и Treponema pallidum. При иммунодефиците может развиваться грибковая нейрооптикопатия — чаще всего вызванная Cryptococcus neoformans.
Хотя цитомегаловирусная нейрооптикопатия обычно сопровождается юкстапапиллярным ретинитом, описаны случаи нейрооптикопатии, не сопровождавшейся ретинитом, вызванные предположительно прямой инвазией возбудителя в ретроламинарную часть зрительного нерва. Другие причины поствирусной нейрооптикопатии включают в себя инфекцию varicella-zoster, характеризующуюся поздним развитием отека ДЗН и спонтанным выздоровлением.
Чаще развиваются первичные нейрооптикопатии, вызванные инфекцией ВИЧ-1, а не вторичными оппортунистическими инфекциями.
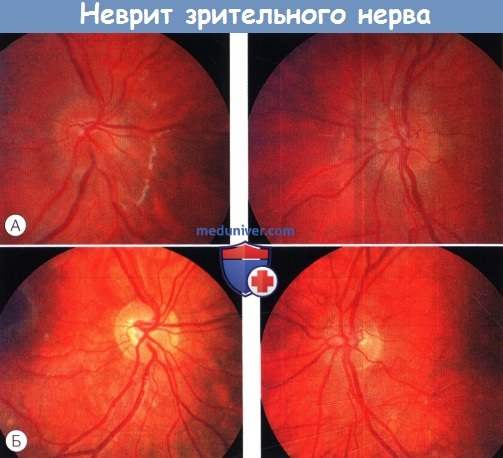
Двусторонний неврит зрительного нерва.
(А) Двусторонний отек диска зрительного нерва.
(Б) Нормальный диск зрительного нерва два месяца спустя. Полное восстановление зрения. Тот же пациент, что и на рисунке ниже.
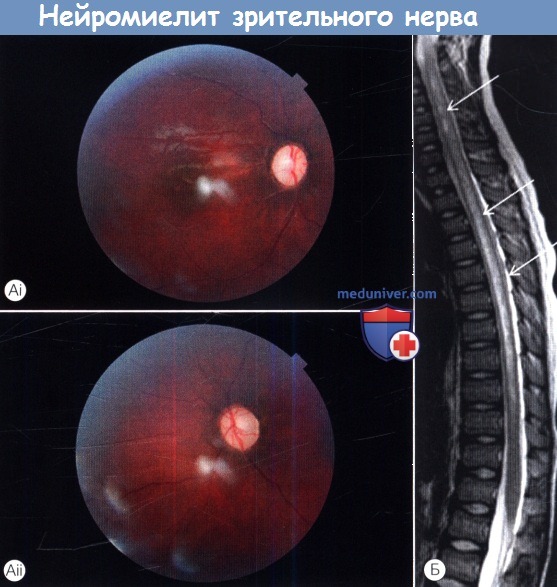
(А) Атрофия зрительного нерва и (Б) изменения спинного мозга у ребенка с рецидивирующим нейромиелитом зрительного нерва,
положительным на антитела AQP4; видны высокоинтенсивные изменения в шейном и нижнем грудном отделах.
После проведения терапии азотиоприном и преднизолоном перорально была достигнута двухлетняя ремиссия.
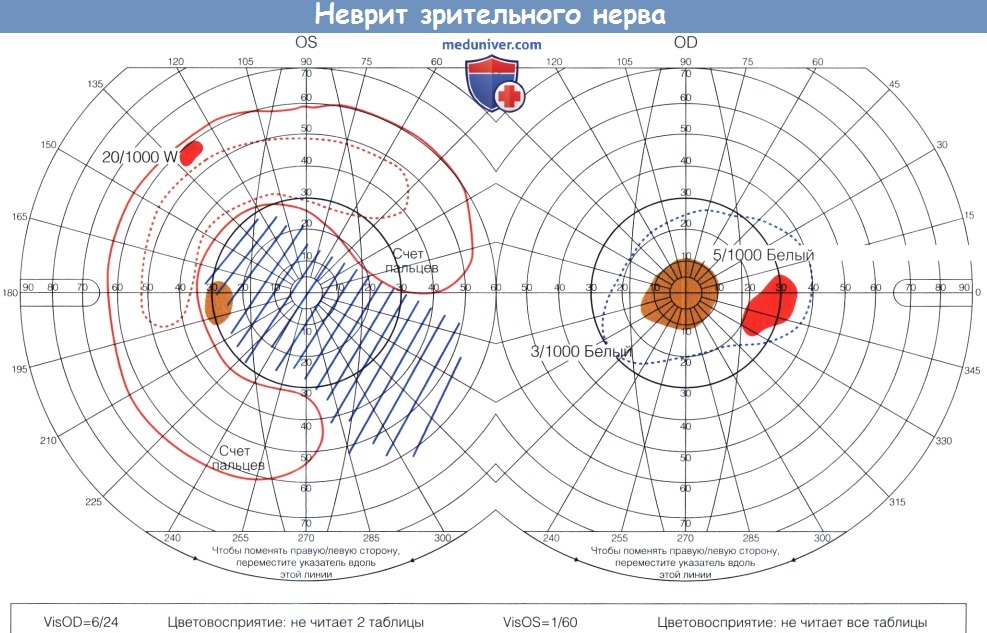
Неврит зрительного нерва у семилетнего мальчика.
Внезапное ухудшение зрения до 6/24 правого глаза, до 1/60 левого глаза. Центральные скотомы и ухудшение цветовосприятия.
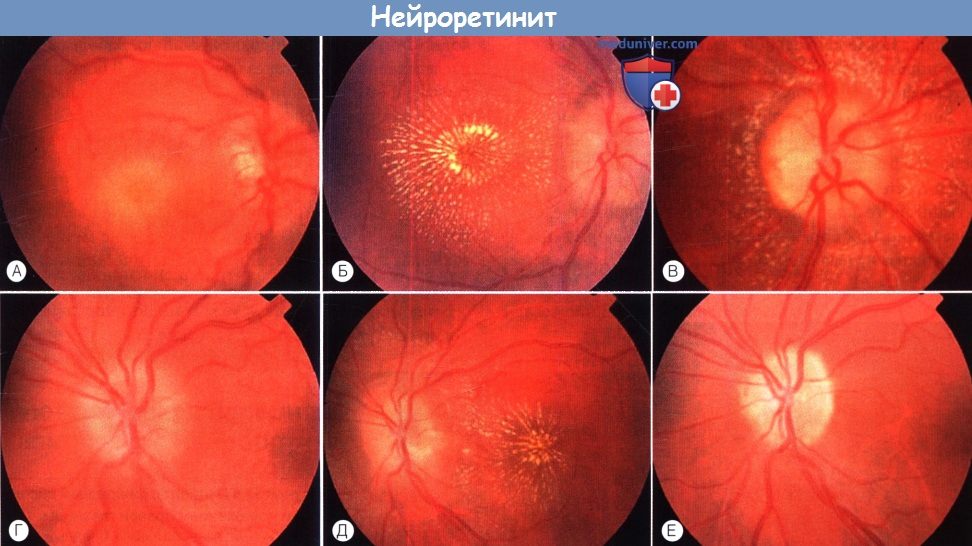
Эволюция картины глазного дна при нейроретините.
(А) При манифестации заболевания диск зрительного нерва отечен, макула тусклая.
(Б) Через три недели в макулярной области наблюдается сформировавшаяся фигура звезды.
(В) Позже течение болезни приводит к атрофии зрительного нерва.
(Г-Е) На парном глазу нейроретинит (на левой фотографии) привел к атрофии зрительного нерва.
— Также рекомендуем «Опухоли с поражением зрительного нерва у ребенка»
Оглавление темы «Патология зрительного нерва.»:
- Аплазия зрительного нерва
- Миелиновые нервные волокна диска зрительного нерва
- Диск зрительного нерва при альбинизме
- Псевдозастойный диск зрительного нерва
- Наследственная нейрооптикопатия Leber (Leber’s hereditary optic neuropathy, LHON)
- Доминантная, рецессивная и Х-сцепленная атрофии зрительного нерва (наследственные нейрооптикопатии)
- Наследственные атрофии зрительного нерва при неврологических и системных болезнях
- Неврит зрительного нерва у ребенка
- Опухоли с поражением зрительного нерва у ребенка
- Поражение зрительного нерва при фиброзной дисплазии и остеопетрозе
Источник
Неврит зрительного нерва у детей: диагностика, лечение
Неврит зрительного нерва — один из нескольких терминов (в числе синонимов — зрительная нейропатия, ретробульбарный неврит, папиллит), применяемых для описания характерного клинического синдрома острого или подострого монокулярного снижения зрения, обусловленного поражением зрительного нерва различного генеза.
Заболевание наиболее характерно для молодых взрослых людей, но несомненно им болеют и дети, обычно предподросткового и подросткового возраста. В возрасте до 5 лет неврит зрительного нерва, по-видимому, бывает редко.
Неврит зрительного нерва рассматривается в настоящем разделе главным образом из-за противоречивости мнений о необходимости и эффективности иммуносупрессии кортикостероидами в отношении реверсии потери зрения, которая, как думает большинство, носит ремиттирующий характер. Приверженцы утверждают, что иммуносупрессии ускоряет возвращение зрения; оппоненты считают, что темп улучшения не имеет значения; и приверженцы, и оппоненты согласны с тем, что лечение не влияет существенно на степень окончательного возврата зрения.
Страх больного или родителей способен склонить врача в пользу лечения, тем более что короткий курс кортикостероидов относительно безопасен и может действительно ускорить выздоровление.
Клинические проявления неврита зрительного нерва соответствуют поражению переднего сегмента зрительного нерва. Основной симптом — монокулярная потеря зрения, которое в течение от нескольких часов до 2—3 дней падает до уровня 20/200 и ниже. Прогрессирующее снижение зрения нередко сочетается с неприятными, а иногда и довольно сильными супраорбитальными или ретробульбарными болями, обычно усиливающимися при движении глазного яблока.
Параллельно со снижением остроты зрения нарушаются восприятие красного и зеленого цветов, реакция зрачка на свет, а также выявляется депрессия центрального поля зрения. Офтальмоскопическая картина глазного дна нормальная или свидетельствует о выраженном в той или иной степени отеке диска зрительного нерва. В детском возрасте чаще, чем у взрослых, поражение бывает двусторонним и сопровождается отеком диска.
По общему мнению, сущность патологического процесса состоит в демиелинизации. Причины демиелинизации твердо не установлены. У взрослых, особенно у женщин, в основе нередко лежит рассеянный склероз. В детском возрасте неврит зрительного нерва часто расценивают как постинфекционный (в частности постэкзантемный) или послепрививочный.
Диагностическое обследование при неврите зрительного нерва преследует 3 цели:
1) подтвердить наличие поражения зрительного нерва;
2) исключить компрессионную природу потери зрения;
3) найти возможные иммунологические параметры демиелинизации.
Разработанный и усовершенствованный в последние годы метод ЗВП стал отличным объективным способом подтвердить нарушение проведения по зрительному нерву и проследить за ним в динамике. Наличие нарушения проводимости является бесспорным свидетельством поражения зрительного нерва.
Компрессия зрительного нерва редко проявляется типичной картиной неврита. Те или иные отклонения от типичного проявления неврита, например более медленное развитие или разрешение, обычно настораживают врача и побуждают провести углубленное обследование. Рентгенография черепа в проекции, позволяющей увидеть зрительные отверстия и турецкое седло, политомография зрительного канала, компьютерная томография, а также определение белка и цитологический анализ СМЖ обычно исключают объемный процесс Если все же остается сомнение, следует прибегнуть к ангиографии сосудов мозга или пневмоэнцефалографии.
Никакие из выявленных до сих пор иммунологических сдвигов не являются натогномоничными для демиелинизирующего заболевания, но моноклональное повышение концентрации иммуноглобулинов в СМЖ и отношение IgG/альбумин позволяют предположить этот диагноз.
Если стать на точку зрения предпочтительности лечения неврита зрительного нерва в детском возрасте, можно прибегнуть к одной из разработанных схем введения кортикостероидов. В их числе: внутривенное введение АКТЕ, преднизон внутрь или так называемая импульсная терапия комбинацией кортикостероидов внутривенно и внутрь. В первом случае в течение 10 дней ежедневно вливают внутривенно по 100 ЕД АКТЕ в 1000 мл 5% раствора декстрозы в полунормальном солевом растворе. Преднизон внутрь можно давать в дозе 60—100 мг/сут в течение 3—5 дней, затем постепенно на протяжении 2—4 нед снижать дозу до полной отмены.
При импульсной терапии вливают внутривенно по 150 мг метилпреднизолона каждые 6 ч в течение 3 дней, затем на протяжении 2—4 нед — курс снижающихся доз преднизона внутрь, начиная с 100 мг/сут.
Прогноз в отношении восстановления зрения отличный. Остаточный дефект наблюдается в исключительных случаях. Обычно зрение нормализуется через 2—12 нед. Известны случаи рецидивирования, но они редки. И не так уж часто, по-видимому, неврит зрительного нерва у ребенка эволюционирует до рассеянного склероза у взрослого; истинная частота подобного прогрессирования не установлена. Правильнее всего, как в отношении ребенка, так и родителей, делать хороший прогноз. Если же в конце концов у ребенка разовьется рассеянный склероз, то после постановки диагноза последнего будет более, чем достаточно времени для эмоционального стресса.
— Читать «Острая психогенная потеря зрения у детей: диагностика, лечение»
Оглавление темы «Неврология нарушения зрения у детей»:
- Миоглобинурия у детей: причины, диагностика, лечение
- Острые нарушения зрения у детей: причины, диагностика
- Нейроанатомия зрительного пути. Признаки поражения
- Сдавление зрительных нервов и перекреста у детей: диагностика, лечение
- Токсические поражения зрительных нервов у детей: диагностика, лечение
- Нарушения зрения при мигрени у детей: диагностика, лечение
- Неврит зрительного нерва у детей: диагностика, лечение
- Острая психогенная потеря зрения у детей: диагностика, лечение
- Наследственная атрофия зрительного нерва Лебера у детей: диагностика, лечение
- Слепота после эпилептического приступа у детей: диагностика, лечение
Источник
Воспалительные заболевания зрительного нерва, невриты | Руководство по детской офтальмологии

Описание
По локализации процесса различают воспаление интрабульбарного (папиллит, собственно неврит) и ретробульбарного (воспаление орбитальной, интраканаликулярной, внутричерепной частей) отделов зрительного нерва. Это деление в значительной мере условно, так как воспалительный процесс ретробульбарного отдела зрительного нерва может распространяться на область диска и наоборот.
Выделение особой формы — папиллита, или собственно неврита, обусловлено тем, что диск является единственной видимой частью зрительного нерва и морфологически отличается от других его отделов. Волокна диска лишены миелиновой оболочки, в его структуре нет соединительнотканных перемычек. Диск может вовлекаться в процесс при различной внутриглазной патологии (увеиты, эндофтальмиты и др.).
Воспалительный процесс зрительного нерва чаще распространяется как на его ствол, так и на оболочки, значительно реже ограничивается одними оболочками и поверхностными слоями нервных волокон. Соответственно этому различают неврит и периневрит.
Воспалительный процесс в стволе зрительного нерва интерстициального характера, нервные волокна вовлекаются в процесс вторично. Скопление экссудата в межвлагалищных пространствах, мелкоклеточная инфильтрация тканей приводит к сдавлению и отеку нервных волокон, его гипоксемии и гипоксии, кровоизлияниям в ткань нерва, пролиферации соединительнотканных элементов, вследствие чего в дальнейшем развивается атрофия нервных волокон, которые замещаются соединительной тканью и нейроглией.
Причиной развития невритов могут быть воспалительные заболевания головного мозга и его оболочек (менингит, энцефалит, абсцесс головного мозга), острые и хронические инфекции (грипп, корь, ветряная оспа, бруцеллез, эпидемический паротит), очаги местного воспаления (синуситы, болезни зубов, носоглотки), заболевания внутренних органов, глистные инвазии, воспалительные заболевания глазного яблока и глазницы, интоксикации, болезни обмена и др.
Определение этиологии невритов нередко представляет большие трудности; у 30— 50% детей этиологию установить не удается.
Неврит зрительного нерва (папиллит) — воспалительный процесс в его интраокулярной части. У детей неврит встречается относительно чаще, чем у взрослых. В острой фазе заболевания дети жалуются на снижение зрения, головную боль (чаще, чем у взрослых), иногда боли при движениях глазных яблок.
Офтальмоскопическая картина характеризуется гиперемией диска зрительного нерва, затушеванностью его границ, умеренным расширением и в ряде случаев извитостью сосудов, появлением экссудата на поверхности диска, по ходу сосудов, в сосудистой воронке.
Могут возникать кровоизлияния в ткань диска и сетчатку. При резко выраженном неврите диск почти сливается с окружающей тканью, вся его поверхность покрывается кровоизлияниями и белесоватыми очагами экссудата, в задних слоях стекловидного тела появляются помутнения. Для неврита характерно отсутствие проминенции диска; выстояние его, если и наблюдается, то бывает очень незначительным и редко превышает 1,0- -2,0 дптр.
Процесс чаще односторонний, однако двусторонние поражения у детей наблюдаются чаще, чем у взрослых, — у 30—50%.
Зрительные функции нарушаются рано и резко, что связано как с разрушением части нервных волокон в очаге воспаления, так и нарушением функции сохранившихся волокон.
Степень снижения остроты зрения различна и зависит от вовлечения в процесс папилломакулярного пучка. Одновременно нарушается цветоощущение. Изменения поля зрения чаще проявляются в равномерном или неравномерном сужении его границ; могут возникать центральные и парацентральные скотомы.
Диагноз неврита зрительного нерва устанавливают на основании характерной картины глазного дна и нарушения зрительных функций. Целесообразно использовать прямую офтальмоскопию в бескрасном свете, позволяющую выявить мелкие кровоизлияния. Дифференциальную диагностику проводят с застойным соском зрительного нерва и псевдоневритом.
Ретробульбарный неврит — воспаление зрительного нерва за глазным яблоком, между глазным яблоком и хиазмой.
Условно выделяют воспаление оболочек — периневрит, периферический интерстициальный неврит и осевой, или аксиальный неврит с поражением папилломакулярного пучка.
Последний представляет собой основную, наиболее часто встречающуюся форму ретробульбарного неврита. Эти типы поражения зрительного нерва могут встречаться в различных сочетаниях, характеризующихся многообразной симптоматикой. Поражение преимущественно одностороннее.
Основной причиной развития ретробульбарного неврита у детей, как и у взрослых, является рассеянный склероз, который наблюдается у 20—80% больных. Заболевание более характерно для лиц молодого возраста, но наблюдается и у детей.
Поражение зрительного нерва может быть на протяжении длительного периода (10—15 лет) единственным признаком этого тяжелого заболевания. Характерно, что при рассеянном склерозе ретробульбарный неврит может рецидивировать, протекая длительно.
Появление каких-либо общих симптомов (сильная утомляемость, ослабление брюшных и других рефлексов) должны настораживать окулиста.
Помимо рассеянного склероза, причиной острого и хронического ретробульбарного неврита могут быть различные инфекционные заболевания, воспаления околоносовых пазух, энцефаломиелиты, сопровождаемые демиелинизацией нервных волокон, и др.
Ретробульбарный неврит зрительного нерва проявляется быстрым снижением остроты зрения, появлением в поле зрения центральных и парацентральных скотом, расстройствами цветоощущения. Характерным признаком являются боли при движениях глазного яблока, что связано с вовлечением в воспалительный процесс сухожильного кольца, от которого начинаются почти все наружные мышцы глазного яблока.
Изменения глазного дна незначительны и зависят от локализации процесса. При воспалении значительно удаленного от глазного яблока участка нерва глазное дно, как правило, не изменяется; в случаях локализации процесса в области, расположенной близко к диску, появляются слабовыраженные признаки неврита — легкая гиперемия и нечеткость границ диска, небольшое расширение вен.
Выраженные изменения глазного дна наблюдаются в исходе процесса, когда развивается нисходящая атрофия зрительного нерва. Часто возникает нобледнение височной половины диска, что связано с преимущественным поражением папилломакулярного пучка при ретробульбарном неврите.
Течение заболевания может быть острым и хроническим. Прогноз более благоприятен при остром течении процесса.
Диагностика ретробульбарного неврита, основывающаяся на характерных признаках, у детей затруднена из-за того, что у них сложно исследовать зрительные функции. Дифференцировать заболевание необходимо от опухоли головного мозга, которая может сдавливать интракраниальную часть зрительного нерва.
Оптикохиазмальный арахноидит — воспаление зрительного нерва в его интракраниальной части вместе с хиазмой. У детей заболевание наблюдается редко. Чаще развивается при базальных арахноидитах, когда воспалительный процесс распространяется на зрительный нерв и хиазму.
Заболевание характеризуется резким снижением остроты зрения и изменениями поля зрения хиазмального типа. Изменения диска зрительного нерва в острой фазе заболевания могут отсутствовать или быть незначительными в виде небольшой гиперемии и отека. В дальнейшем через несколько месяцев развивается нисходящая атрофия зрительного нерва.
Образование рубцовой ткани вокруг хиазмы и зрительного нерва приводит к вторичным выраженным атрофическим изменениям. Заболевание протекает тяжело. Лечение этих больных необходимо проводить в нейрохирургическом стационаре.
Помимо определения остроты, поля зрения и цветоощущения, проведения офтальмоскопии (прямая, обратная, в бескрасном свете), в настоящее время при диагностике невритов зрительного нерва обязательно применяют электрофизиологические методы, в частности исследование вызванных потенциалов зрительного нерва.
Почти во всех случаях при папиллитах и активном ретробульбарном неврите увеличиваются латентные периоды вызванных: потенциалов, а также ретикулокортикальное время, которое по мере выздоровления возвращается к норме. Метод имеет особенно важное значение при обследовании детей в связи с тем, что у них трудно исследовать остроту и поле зрения.
Флюоресцентная ангиография позволяет выявить один из важных признаков неврита — пропитывание сосудов на диске и флюоресценцию стенок вен.
Лечение невритов зрительного нерва проводит невропатолог совместно с офтальмологом. Его начинают незамедлительно после установления диагноза. В связи с большим удельным весом невритов неясной этиологии этиологическое лечение их затруднено.
Назначают антибиотики широкого спектра действия (натриевая соль оксациллина или ампициллина, сульфат гентамицина, цепорин и др. внутримышечно и ретробульбарно), сульфаниламидные препараты (этазол, сульфадимезин, сульфапиридазин и др. внутрь).
Неспецифическое противовоспалительное лечение включает прием внутрь салицилатов, внутривенное введение 5% или 10% раствора уротропина и др. Широко применяют гормональные кортикостероидные препараты, оказывающие выраженное противовоспалительное действие.
Их вводят парентерально, перорально, ретробульбарпо. Проводят санацию очагов местной инфекции (заболевания околоносовых пазух и др.), лечение гельминтозов. Применяют дегидратационные средства (внутривенное- введение 40% раствора глюкозы, внутрь диакарб, внутримышечно- лазикс и др.), отвлекающие процедуры (горячие ножные ванны).
С целью улучшения трофики зрительного нерва назначают- витамины группы В, С. После стихания острых явлений показано применение сосудорасширяющих средств (никотиновая кислота, никошпан), сосудоукрепляющих препаратов (ангиотрофин, дицинон, аскорутин и др.), а также биогенных стимуляторов (алоэ, ФиБС), пирогенала, аутогемотерапии, гемотрансфузии.
Для предотвращения образования рубцов (при оптикохиазмальном арахноидите) применяют рассасывающую терапию (лидаза, стекловидное тело и др.). При оптикохиазмальных арахноидитах нередко осуществляют нейрохирургическое лечение. Рассекают шварты вокруг зрительного нерва и хиазмы. Операцию можно производить до развития атрофии зрительного нерва при сохранении остаточной остроты зрения.
Прогноз невритов зрительного нерва серьезный. Заболевание, как правило, заканчивается частичной или полной атрофией зрительного нерва.
Источник