Защемление срединного нерва в локте
Содержание статьи
Защемление локтевого нерва: причины, симптомы и лечение — Medical Insider
Автор Трусова Валентина Ивановна На чтение 4 мин. Опубликовано 02.07.2017 18:33
Обновлено 02.07.2017 18:33
Локтевой нерв проходит по внешней стороне предплечья. В то время как защемление локтевого нерва обычно не серьезное состояние, но оно может иметь последствия, если не проводить лечение своевременно, в том числе паралич и потерю чувствительности в руке. С надлежащей диагностикой и лечением большинство людей с ущемлением локтевого нерва могут полностью восстановиться.
 Фото: Chronic Body Pain
Фото: Chronic Body Pain
Локтевой нерв является одним из основных нервов руки и является частью системы плечевого сплетения. Он получил свое название от его расположения вблизи локтевой кости, кости предплечья на стороне мизинца. Локтевой нерв начинается в области шеи и проходит через плечо вниз по руке к запястью и пальцам. Он обеспечивает чувствительность предплечья и четвертого и пятого пальца, иннервирует сгибатели рук, что позволяет руке сгибаться и двигаться.
Локтевой нерв в нескольких местах может быть пережат. Это сжатие известно как ущемление локтевого нерва (невропатия локтевого нерва). Защемление локтевого нерва происходит чаще всего около локтевого сустава, в частности, на внутренней части. Это известно как ульнарный синдром. Реже защемление локтевого нерва происходит вблизи запястья. Кроме этих двух областей ущемление может наблюдаться в любом месте между запястьем и локтевым суставом или между локтевым суставом и плечевым суставом.
Наиболее распространенной причиной защемления локтевого нерва является его сжатие, которое может произойти:
- Человек опирается на локоть в течение длительного периода;
- Накопление жидкости в локтевом суставе;
- Повреждение внутренней стороны локтя;
- Остеофиты в локтевом суставе;
- Артрит локтевого сустава и запястья;
- Отек в локтевом или лучезапястном суставе;
- Человек многократно сгибает и выпрямляет локтевой сустав.
Некоторые из симптомов могут наблюдаться в локтевом суставе. Однако, большинство из симптомов происходят в пальцах. Симптомы усиливаются, когда локоть согнут.
Симптомы защемления локтевого нерва
- онемение и покалывание в безымянном пальце и мизинце;
- слабость в пораженной руке;
- сложно управлять пальцами для точных действий: например, печатать или играть на инструменте
- Чувствительность к низким температурам
- боль или болезненность в локтевом суставе, особенно вдоль внутренней стороны
- В тяжелых случаях атрофия мышц рук.
Диагностика защемления локтевого нерва
Своевременная диагностика позволит избежать потери функции и чувствительности в пораженной руке и пальцах. Если у человека есть какой-либо из симптомов защемления локтевого нерва в течение более чем нескольких недель, он должен обратиться к врачу.
Для диагностики врач расспросит о состоянии здоровья и осмотрит руку. Он согнет локоть или запястье, чтобы определить симптомы, проверит силу в руке и пальцах.
Дополнительные методы исследования защемления локтевого нерва
В зависимости от их оценки, врач может направить на прохождение других методов исследования:
- Рентгенография, чтобы проверить есть ли в локте шпоры или переломы;
- Исследование проводимости нерва — маленькие иглы вставляются в мышцы, окружающие локтевой нерв, чтобы проверить, насколько хорошо локтевой нерв функционирует.
Лечение защемления локтевого нерва
Лечение защемления локтевого нерва зависит от тяжести состояния.
Консервативные методы лечения
При менее тяжелых случаях врач порекомендует нехирургические варианты лечения. Они могут включать:
- Использование противовоспалительных препаратов, чтобы уменьшить отек;
- Ношение локтевых брекетов, чтобы рука находилась в разогнутом состоянии в ночное время;
- Упражнения и лечебная физкультура.
В тяжелых случаях врач может рекомендовать операцию.
Хирургическое лечение
Хирургические варианты лечения защемление локтевого нерва включают:
Декомпрессия без транспозиции локтевого нерва: хирург увеличивает размер локтевого туннеля, чтобы дать нерву больше места.
Декомпрессия с транспозицией локтевого нерва: перемещение нерва из-под мышцы, чтобы уменьшить напряжение на нерв.
Медиальная эпикондилэктомия: удаляется часть медиально выступающей кости, чтобы защитить нерв от трения в этой области.
Операция при ущемлении локтевого нерва дает хорошие результаты, и у большинства людей наступает полное выздоровление.
Профилактика
Человек может предотвратить защемление локтевого нерва, для это необходимо:
Избегать многократного сгибания в локтевом суставе;
Держать локоть прямо во время сна;
Не опираться долго на локоть или не оказывать давление на внутреннюю сторону локтя.
Литература
Fadel M. et al. Occupational prognosis factors for ulnar nerve entrapment at the elbow: A systematic review //Hand Surgery and Rehabilitation. – 2017.
Источник
Неврит локтевого нерва
Что такое локтевой неврит? Как устроен локтевой нерв, за какие функции он отвечает? Почему возникает заболевание? Современные эффективные методы лечения.

Наш эксперт в этой сфере:
Васинкина Инна Юрьевна
Врач-невролог
Позвонить врачу
Неврит локтевого нерва – воспалительное заболевание. Оно занимает второе место по распространенности среди поражений нервов руки после лучевого неврита. Локтевой нерв проходит по внутренней поверхности плеча, затем спускается на предплечье и кисть. В области внутреннего надмыщелка – костного выступа в нижней части плеча с внутренней стороны – он находится близко к коже, поэтому в этом месте его часто ушибают.
Локтевой нерв иннервирует локтевой сустав, обеспечивает движения в мышцах предплечья и кисти, чувствительность кожи в области мизинца, безымянного пальца. При неврите эти функции нарушаются.
Основные причины развития неврита локтевого нерва:
- Сдавление нерва в месте, где он проходит поблизости от локтя. Чаще всего это происходит у людей, которые постоянно опираются локтями о стол (офисные работники), верстак, станок на заводе.
- Травмы. Повреждение нервного ствола может происходить при переломах внутреннего надмыщелка в нижней части плечевой кости.
- Некоторые инфекции. Например, брюшной, сыпной тиф.
- Отравления. Заболевание нередко возникает у людей, которые хронически злоупотребляют алкоголем.
- Эндокринные заболевания. Неврит может развиваться на фоне сахарного диабета, нарушения работы щитовидной железы.
- Переохлаждение.
Если у вас возникло онемение, нарушение движений в мышцах руки – не занимайтесь самодиагностикой и самолечением. Правильное лечение – это такое, которое назначил компетентный врач-специалист после осмотра, обследования.
Лечение неврита локтевого нерва
Лечение локтевого неврита проводят по нескольким направлениям:
- Если заболевание вызвано бактериальной инфекцией, назначают антибиотики, если вирусами – противовирусные препараты.
- Если в основе лежат сосудистые нарушения (нерв не получает достаточного количества кислорода и питательных веществ из-за нарушения кровотока), применяют сосудорасширяющие средства.
- Если неврит связан с травмой, нужно разгрузить пораженную руку. Для этого применяют специальные шины.
- Для борьбы с болью и воспалением невролог назначает препараты из группы нестероидных противовоспалительных средств (диклофенак, ибупрофен).
- Для уменьшения отека нерва назначают мочегонные: диакарб, фуросемид.
- Физиотерапевтические процедуры обычно назначают к концу второй недели заболевания. Применяют импульсные токи, УВЧ, ультрафонофорез с гидрокортизоном, электрофорез с новокаином.
Наилучший результат получают, если лечение начато на ранних стадиях, как только появились первые симптомы. Если, несмотря на проводимую терапию, спустя 1-2 месяца не наступает улучшений, невролог может поставить вопрос о хирургической операции.
При возникновении первых симптомов не тяните с визитом к врачу. Чем раньше начато лечение, тем лучшего результата удается добиться. Запишитесь на консультацию к неврологу сейчас. В медицинском центре «Медицина 24/7» это можно сделать в любое время суток по телефону +7 (495) 230-00-01.
Локтевой нерв имеет смешанное строение: в его состав входят двигательные, чувствительные, вегетативные (отвечающие за регуляцию кровообращения, работы потовых и сальных желез, других функций) волокна. Он выполняет следующие функции:
- Сгибание кисти.
- Сгибание мизинца и безымянного, отчасти среднего пальца.
- Разведение и сведение пальцев.
- Приведение большого пальца.
- Чувствительность внутренней (локтевой) части кисти, мизинца, отчасти безымянного пальца, иногда – среднего пальца.
Соответственно, при неврите локтевого нерва симптомы связаны с нарушением этих функций. Их может выявить и правильно оценить врач во время неврологического осмотра.
Какие симптомы чаще всего возникают при неврите локтевого нерва?
Расстройства чувствительности при неврите проявляются онемением в области мизинца и безымянного пальца, внутренней поверхности кисти. Одновременно в этих местах появляются неприятные ощущения: покалывание, чувство, как будто по коже «ползают мурашки». Могут беспокоить боли в кисти.
Из двигательных расстройств отмечается слабость в мышцах, которые разводят в разные стороны и сводят вместе пальцы. Основные фаланги (те, которые соединяются непосредственно с кистью) пальцев разогнуты (так как за их разгибание отвечает другой нерв — лучевой), а дистальные – согнуты. В итоге кисть приобретает характерный внешний вид – врачи называют его на своем жаргоне «когтистой лапой». Постепенно мелкие мышцы кисти уменьшаются в размерах, атрофируются.
Вегетативные нарушения при неврите локтевого нерва проявляются в виде таких симптомов, как сухость или повышенная влажность кожи, синюшность, похолодание.
Как невролог выявляет симптомы неврита локтевого нерва?
В первую очередь врач проводит беседу с пациентом – из неё становится ясно, что основная проблема, с которой пришел человек – неврологические нарушения со стороны руки, кисти. Обязательно проводится общий неврологический осмотр – доктору нужно оценить состояние нервной системы в целом, потому что симптомы неврита могут быть вызваны другим, более серьезным заболеванием.
Затем невролог может провести некоторые несложные тесты, которые помогут выявить характерные признаки неврита локтевого нерва:
- Если сжать кисть в кулак, то мизинец, безымянный и отчасти средний палец согнутся не полностью.
- Если положить кисть на стол ладонью вниз и попробовать «поцарапать» мизинцем поверхность стола – это не получится сделать.
- Также в этом положении не получится свести и развести пальцы, особенно заметно это будет на среднем, безымянном пальце, мизинце.
Какие методы диагностики может назначить врач?
Локтевой нерв проходит через плечо, предплечье, выходит на кисть. На каком бы уровне ни возник неврит, симптомы будут примерно одинаковыми. Уровень поражения невозможно оценить во время осмотра. Для этого невролог назначает электронейромиографию – исследование, во время которого оценивают прохождение нервных импульсов при помощи специальных электродов, соединенных с аппаратом. Это помогает определить, где блокируется нервный сигнал.
Лечение симптомов неврита локтевого нерва
При симптомах неврита локтевого нерва врач-невролог назначает лечение, которое может включать медикаментозные препараты, физиопроцедуры, массаж, лечебную физкультуру.
Иногда прибегают к иглоукалыванию
В тяжелых случаях может потребоваться хирургическое вмешательство. Хирург освобождает локтевой нерв от патологически измененных тканей, которые его сдавливают, либо сшивает концы, если нарушена его целостность.
Чем раньше вы обратитесь к компетентному врачу, тем раньше будет назначено правильное лечение, восстановление нарушенных функций произойдет более быстро и полноценно. Запишитесь на прием к специалисту прямо сейчас: +7 (495) 230-00-01.
Материал подготовлен врачом-неврологом клиники «Медицина 24/7» Камышевым Львом Геннадьевичем.
Источник
омпрессия срединного нерва — методы диагностики, лечения по Европейским рекомендациям
Компрессия срединного нерва — методы диагностики, лечения по Европейским рекомендациям
Основные синдромы компрессии срединного нерва:
— Пронатор-синдром
— Передний межкостный синдром
— Синдром запястного канала
а) Проксимальное ущемление срединного нерва. Срединный нерв может быть компримирован на различных уровнях в области предплечья. Круглый пронатор в большинстве случаев является фактором компрессии проксимального отдела нерва, но давление на нерв могут также оказывать фиброзные арки поверхностного сгибателя пальцев и апоневроз двуглавой мышцы плеча.
Основными жалобами у пациентов с синдромом пронатора являются боли в проксимальной части предплечья и слабость мышц. Этот синдром может быть связан с парестезиями кисти, но в отличие от синдрома запястного канала это парестезии возникают в дневное время. Внутренней атрофии не происходит. Физикальное исследование выявляет болезненность над местом компрессии. Провокационные тесты и электродиагностика часто не дают результатов. Консервативное лечение заключается в модификации провоцирующих движений или иммобилизации руки с помощью шины. При отсутствии ответа на лечение показана хирургическая декомпрессия.
б) Передний межкостный синдром. Передний межкостный нерв является ветвью срединного нерва. На него могут оказывать давление круглый пронатор или плечевая фасция. Передний межкостный синдром является чисто двигательным синдромом. Может появиться боль в проксимальном отделе предплечья, часто исчезающая при возникновении паралича. Пациент жалуется на отсутствие активного сгибания в межфаланговом суставе большого пальца и/или дистальном межфаланговом суставе указательного пальца. Передний межкостный синдром необходимо дифференцировать от разрыва сухожилий сгибателей. При отсутствии признаков спонтанного улучшения показана хирургическая декомпрессия.
в) Синдром запястного канала. Синдром запястного канала (СЗК) является компрессионным синдромом в результате ущемления нерва. Поэтому обязательным для описания является документирование изменений давления в канале запястья. Объем кистевого туннеля может уменьшаться за счет внешних или внутренних факторов, что и приводит к появлению симптомов.
Синдром запястного канала является наиболее распространенной этиологией компрессионной мононейропатии. Часто фактором компрессии является удерживатель сгибателей из поперечной связки запястья. Тендовагинит сухожилий сгибателей или воспалительные изменения в поперечной связке запястья нередко предполагаются основной причиной идиопатического синдрома запястного канала. Исследования не дают однозначного подтверждения, так как у многих пациентов связки и сухожилия оказываются нормальными. Есть мнение, что пациенты с синдромом запястного канала имеют врожденный анатомически меньший размер канала запястья.
Внутренний синдром запястного канала вызван факторами, которые увеличивают объем содержимого запястного туннеля. Примерами таких патологических изменений являются случаи компрессии нервных структур во время беременности или при метаболических нарушениях. При наружном синдроме запястного канала изменения размеров запястного канала происходят, например, после перелома запястья или артрита лучезапястного сустава. С помощью МРТ Т2-взвешенных изображений с подавлением сигнала от жировой ткани можно выявить отек и ишемию срединного нерва.
Анатомические данные получают при помощи МРТ Т1-взвешенных изображений в плоскости параллельно и поперечно ходу нерва. Для демонстрации анатомических структур запястья также используется УЗИ.
Пока еще не совсем понятна связь этих данных с повышением давления и нейрофизиологией. Классическими симптомами является онемение или покалывание в руках соответственно распределению срединного нерва. Симптомы в ночное время часто являются более тревожными для пациентов, чем днем. Обычны жалобы на нарушения сна с облегчением ощущений при встряхивании пораженной руки. Может появиться боль в запястье. Также возможно выпадение предметов из рук.
Существует большая вероятность того, что пациент с описанными выше симптомами страдает от синдрома запястного канала. Полезным инструментом при диагностике этого заболевания может стать простая анкета. Обязательно следует обследовать руки, т. к. можно обнаружить атрофию возвышения большого пальца кисти, который является симптомом на поздних стадиях заболевания. Мышца, отводящая мизинец, должна быть проверена на наличие пареза. Выполняются тесты Durkan и Phalen, оценивается симптом Тинеля и обязательно исследуется дискриминационная чувствительность с помощью двухточечного дискриминационного теста или теста с мононитью.
Если синдром запястного канала определяется только по клиническим параметрам, должны быть включены несколько симптомов. Szabo показал, что у пациентов с завершенной диаграммой руки, ночными болями и нарушениями чувствительности высокой чувствительностью и специфичностью обладают положительный тест Durkan и тест с монофиламентной нитью. Если все четыре параметра были выявлены, то диагноз синдром запястного канала был верным у 86% пациентов.
Atroshi обнаружил у 30% пациентов с «типичными» клиническими симптомами синдрома запястного канала нормальные результаты нейрофизиологического исследования, у 32% с неопределенными клиническими симптомами результаты нейрофизиологического исследования были положительными, и у 18% лиц, не имеющих никаких симптомов, нейрофизиологическое исследование также было положительным.
Клинические симптомы и результаты нейрофизиологических изменений меняются и нередко сочетаются так, что синдром запястного канала можно разделить на четыре группы:
1. Периодическая ишемия сенсорных нейронов без значительного нарушения чувствительности нервной проводимости. Клинически эти больные страдают от акропарастезий, но нет документированных нарушений чувствительности.
2. Хроническая ишемия сенсорных аксонов с фокусным снижением скорости сенсорной нервной проводимости в связи с частичной демиелинизацией, и проявляющейся клинически незначительной гипостезией и ночными болезненными парестезиями.
3. Аксональная дегенерация со снижением проводимости, снижением амплитуды потенциалов сенсорных нервов и денервацией потенциалов в отводящей мизинец мышце. Клинически это проявляется нарушением чувствительности и атрофией мышц и парезом мышцы, отводящей мизинец.
4. Потеря многих аксонов и последующее значительное снижение проводимости, а в терминальной стадии прекращение функционирования волокон. В то же время отмечаются стойкая гипастезия/анестезия и найдено меньше клинических симптомов, в том числе отсутствие ночной парестезии.
Из этого следует, что документирование функциональных нарушений срединного нерва и клинические нейрофизиологические исследования играют важную роль в описании и определении типа синдрома запястного канала при решении вопроса о хирургической декомпрессии. Следует учитывать, что в первой группе не очевидно изменение давления в канале запястья при использовании методов нейрофизиологии.
Для оценки состояния нерва в запястном канале полезны такие исследования как МРТ или сонография. Золотым стандартом в диагностике синдрома запястного канала до сих пор считаются электродиагностические методы. Это неверно, так как электродиагностические тесты могут быть отрицательными, в отличие от нейровизуализационных срезов запястного канала. Важную роль играют технические факторы, такие как усиление, настройки фильтра, размеры электродов, форма и материал, расстояние между электродами и температура кисти/руки. В настоящее время используются преимущественно поверхностные электроды.
Нейрофизиология фокусируется на мышцах, альфа-волокнах двигательного нерва и крупных миелинизированных чувствительных нервных волокнах, тогда как вегетативные функции и сенсорные функции при участии тонких миелиновых волокон или немиелинизированных С-волокон систематически не исследуются. Но именно эти волокна предположительно в первую очередь поражаются при синдроме запястного канала. Электродиагностика является важным методом, так как позволяет получить объективное описание симптомов, более точное, чем субъективные данные полученные от пациента.
Оценка кистевой диаграммы является методом выбора в большой группе пациентов для скрининга. Инъекции стероидов в запястье могут давать значительное облегчение симптомов, но эффект часто носит временный характер. Применение пероральных стероидов также может давать положительный результат, но это лечение не рекомендуется из-за побочных эффектов. Положительный эффект от лечения витамином В6 пока не доказан. В более легких случаях синдрома запястного канала, например, во время беременности, показано наложение шины для обездвиживания в лучезапястном суставе.
Хирургическая декомпрессия нерва является предпочтительным методом лечения и может выполняться открытым способом или с использованием эндоскопических методов. Открытая хирургия включает в себя несколько типов хирургических вмешательств. Можно выполнить лишь разрезы проксимальнее складки по средней линии, пересечь складку в косом или прямом направлении, поперечно по ходу третьего промежутка, на третьем пальце, на безымянном пальце или по складке возвышения большого пальца. Разрезы могут быть прямыми, изогнутыми, S-образными, комбинированными с длиной от 2 до 8 см. Интраоперационное увеличение может использоваться или нет, но мы считаем использование операционного микроскопа целесообразным.
Даже лупы лучше невооруженного взгляда. Без микроскопа увеличивается риск неправильной мобилизации, повреждения нервов и сосудов. Должна использоваться биполярная коагуляция, что предотвращает послеоперационные кровотечения.
Хирургическая декомпрессия выполняется под местной анестезией со жгутом или без него. Описан ряд ограниченных возможностей и специальных инструментов. Совсем недавно Krishnan была разработана комбинированная эндоскопическая/микрохирургическая техника. Выбор метода и техники хирургической операции зависит от опыта и подготовки хирурга.
Поскольку двигательная ветвь имеет различные уровни отхождения от нерва, она становится уязвимой во время операции, что требует особого внимания.
Результаты после операции впечатляют: более чем 90% пациентов выздоравливают. Некоторые пациенты жалуются на послеоперационные боли, которые обычно спонтанно исчезают через несколько месяцев.
Принято считать, что после эндоскопической декомпрессии реабилитация часто занимает меньше времени и пациенты быстрее возвращаются на работу. В недавнем обзоре, проблемы связанные с возможностью возвращения к определенным видам деятельности и компенсации, были обсуждены в ряде изданий США, при этом разницы между открытыми и эндоскопическими методами обнаружено не было, в то время как в странах Скандинавии служащие, как правило, дольше остаются на больничном, чем «синие воротнички» (рабочие, выполняющие физическую работу).
Это может быть связано с различиями в структуре общества. Частота осложнений при открытых операциях такая же, как при эндоскопических, но тяжесть осложнений, например, повреждение нерва и инфекция глубоких структур кисти, гораздо выше. На рисунке ниже показано определение сроков операции.
Серьезные осложнения являются следствием небрежности или недостаточного опыта, а надежный способ их предотвращения — проведение операции под прямым визуальным контролем.
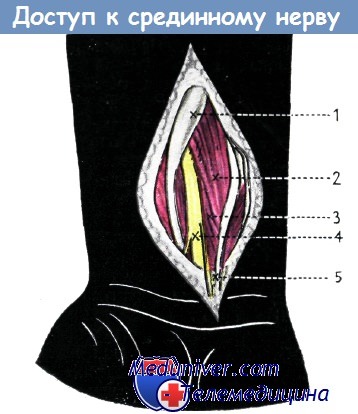
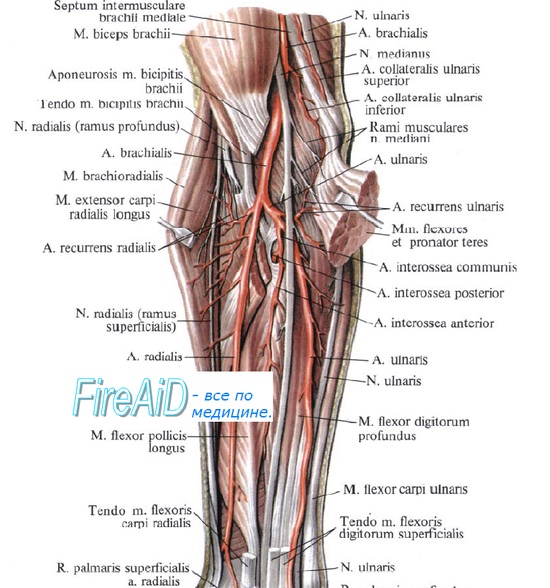
Отыскание срединного нерва в нижней трети предплечья. На коже производится дугообразный разрез. Сухожилие длинной ладонной мышцы оттягивается в локтевом направлении.
Срединный нерв располагается между сухожилиями лучевого сгибателя кисти и поверхностным сгибателем пальцев.
1. Лучевой сгибатель кисти,
2—3. поверхностный сгибатель пальцев,
4. срединный нерв,
5. сухожилие длинной ладонной мышцы
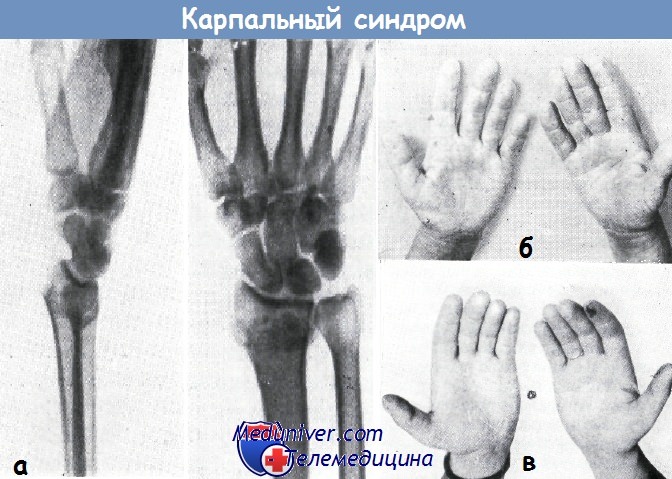
а — рентгеновская картина перелома луча, осложненного симптоматическим карпальным «туннель-синдромом»
б — атрофия тенара вследствие сдавливания срединного нерва
в — двусторонняя атрофия тенара вследствие сдавливания срединного нерва

Учебное видео анатомии мышц и нервов верхней конечности (ветвей плечевого сплетения)

— Также рекомендуем «Компрессия локтевого нерва — методы диагностики, лечения по Европейским рекомендациям»
Оглавление темы «Нейрохирургия нервов.»:
- Повреждение нерва — причины, симптомы и диагностика
- Электромиография (ЭМГ) — показания, возможности
- Исследование нервной проводимости — показания, методы
- Оценка результатов электромиографии (ЭМГ) и исследования нервной проводимости
- Принципы лечения повреждений периферических нервов
- Компрессия срединного нерва — методы диагностики, лечения по Европейским рекомендациям
- Компрессия локтевого нерва — методы диагностики, лечения по Европейским рекомендациям
- Компрессия лучевого нерва — методы диагностики, лечения по Европейским рекомендациям
- Компрессия плечевого сплетения — методы диагностики, лечения по Европейским рекомендациям
- Травма плечевого сплетения — методы диагностики, лечения по Европейским рекомендациям
Источник