Зажатый нерв на желудок
Содержание статьи
Синдром ущемления переднего кожного нерва как причина болей в животе
Боль в животе или абдоминальная боль ― частая причина обращения пациента за медицинской помощью. За 5-летний период наблюдения до половины лиц испытывают боли в животе.
Выделяют несколько типов болей в животе:
1) висцеральная ― связанная с поражением внутренних органов, чаще органов пищеварения. Для нее характерна неотчетливая локализация, т.е. зона боли лишь приблизительно соответствует зоне поражения. Эта боль нередко связана с приемом пищи, актом дефекации и т.д.
2) париетальная ― возникает при вовлечении в процесс воспаления париетальной брюшины. Боль обычно четко локализована, острая, режущая, колющая, и сопровождается симптомами раздражения брюшины.
3) отраженная боль ― возникает в том случае, когда несколько зон иннервированы одним сегментом спинного мозга. Например, боль в животе может наблюдаться при инфаркте миокарда.
4) проекционная боль ― возникает при поражении нервов, а место восприятия боли соответствует зоне, которую иннервирует этот нерв.
В этой статье речь пойдет об одном из заболеваний, для которого характерна проекционная боль, а именно о синдроме ущемления переднего кожного нерва. Его также называют синдром прямой мышцы живота. В англоязычной медицинской литературе используется термин ACNES (anterior cutaneous nerve entrapment syndrome, что в переводе на русский и означает синдром ущемления переднего кожного нерва), который мы далее будем использовать в этой статье.
ACNES ― одна из частых причин болей в животе, которая остается нераспознанной. В среднем распространенность этого синдрома составляет 1:1800-2000. У подростков один случай хронической боли в животе из восьми обусловлен синдромом ущемления переднего кожного нерва. До 2% случаев обращения пациентов в приемный покой стационара с острой болью в животе вызваны именно ACNES.
Патогенез ACNES.
При ACNES в патологический процесс вовлечены нижние торако-абдоминальные межреберные нервы (Th8-Th22). Они проходят между внутренней косой и поперечной мышцами живота до точки, где достигают прямых мышц живота. Здесь нервы делают поворот, чтобы войти в каналы прямых мышц живота. Предполагается, что сдавление нервов в зоне поворота и является ведущим механизмом развития ACNES. Ущемление происходит вследствие сокращения мышц, что может вызвать дополнительное сдавливание нерва, его ишемию, и, как следствие, приводит к сильной боли.
Клиническая картина ACNES.
Боль (тупая или острая) обычно локализована в определенной зоне ― по краю прямой мышцы живота в околопупочной области или в правом подреберье. Боль обычно носит хронический характер, она постоянная или частая, реже в виде отдельных эпизодов. Зона боли в большинстве случаев может быть легко идентифицирована путем пальпации в болезненном месте. В редких случаях при ущемлении подвздошно-пахового и подвздошно-подчревного нервов (Th22-L1) боль может иметь нетипичную локализацию: в подвздошной области и паху. Локализация боли в правом подреберье может имитировать приступ желчной колики.
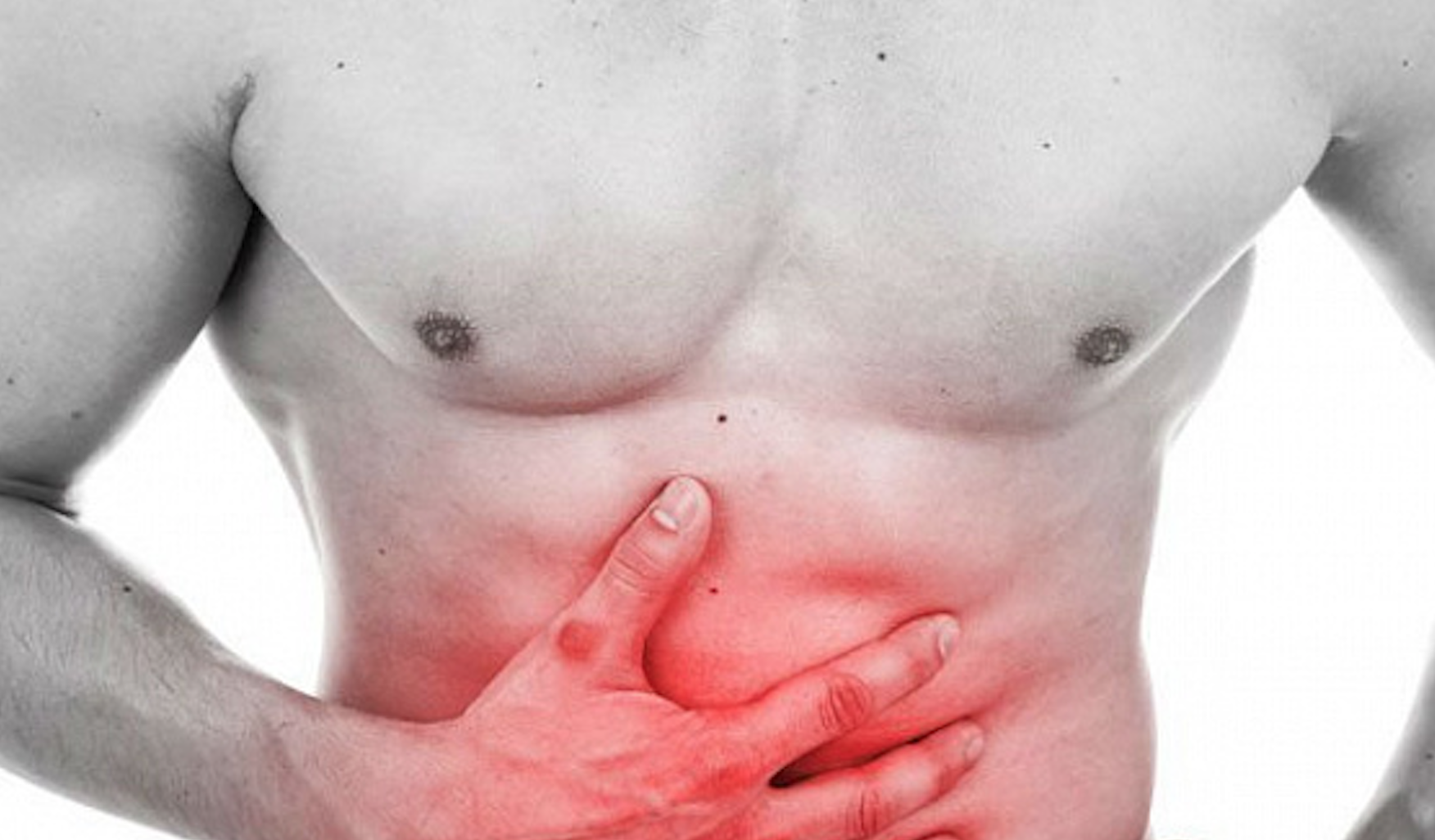
Боль может меняться в зависимости от позы человека, усиливаясь при нахождении в положении лежа на стороне боли или сидя. Уменьшаются болевые ощущения в положении лежа на спине. Кашель, смех, тряская езда, бег, ношение тугих поясов и корсетов, а также физические упражнения приводят к усилению боли в животе.
Диагностика ACNES.
Диагностические критерии синдрома ущемления переднего кожного нерва включают в себя следующие положения:
1) Односторонняя локализованная боль в брюшной стенке продолжительностью не менее 1 месяца;
2) Наличие одностороннего болезненного участка («триггерная точка») на передней брюшной стенке размером около 2 см2, выявляемого нажатием указательным пальцем по боковой границе прямой мышцы живота;
3) Положительный симптом Карнетта. Симптом Карнетта, названный в честь ученого, описавшего его в 1926 году, заключается в следующем: исследователь определяет точное место максимальной болезненности на брюшной стенке и просит пациента поднять голову и/или туловище, скрестив руки на груди. Усиление боли или постоянная боль во время этого движения указывает на то, что причина боли находится именно в брюшной стенке (положительный симптом Карнетта). Напротив, отрицательный симптом Карнетта указывает на другую причину боли (например, на патологию внутренних органов);
4) Положительный тест «щипка»: при захвате пальцами складки кожи и подкожной клетчатки выявляется локальная болезненность;
5) Изменение тактильной чувствительности кожи в ответ на легкое прикосновение и/или изменение температурной чувствительности кожи со снижением восприятия холода в области наиболее сильной боли;
6) Нормальные лабораторные данные (нет признаков воспаления или инфекции) при отсутствии хирургической причины боли;
7) Отсутствие патологии по данным визуализирующих методов исследования (в т.ч. УЗИ, компьютерной томографии);
8) Временное снижение выраженности боли, по крайней мере, на 50% после инъекции местного анестетика (обычно лидокаина) в «триггерной точке».
Дифференциальная диагностика ACNES
Дифференциальный диагноз включает в себя различные заболевания с целью исключения других причин хронической боли в животе. При обследовании могут быть выявлены рубцовые изменения кожи, вызывающие раздражение и ущемление нервов, а также грыжи передней брюшной стенки (в т.ч. с признаками ущемления).
В большинстве случаев для исключения патологии органов брюшной полости требуется тщательное клиническое и лабораторное обследование.
Более сложной представляется дифференциальная диагностика с функциональными заболеваниями органов пищеварения, например, с синдромом раздраженного кишечника (СРК) и функциональной абдоминальной болью. Поскольку не существует специальных методов исследования, позволяющих поставить диагноз этих заболеваний, врачу приходится ориентироваться на типичные клинические проявления. Не помогает даже диагностика ex juvantibus (диагноз, основанный на оценке результатов проведённого лечения), поскольку терапия эффективна далеко не у всех пациентов с СРК. Для облечения разделения функциональной боли в кишечнике и боли, вызванной синдромом ущемления переднего кожного нерва, был разработан опросник ACNES Questionnaire. Значение индекса более 10 баллов делает диагноз функциональной боли в животе маловероятным.
Терапия ACNES.
Лечение синдрома ущемления переднего кожного нерва включает в себя несколько подходов:
1) Системная терапия ― применение нестероидных противовоспалительных препаратов, слабых опиоидных анальгетиков (трамадол), парацетамола, противоэпилептических препаратов (габапентин) и антидепрессантов (амитриптилин). Увы, терапия этими средствами, которая часто помогает при других видах нейропатической боли, в случае ACNES обычно малоэффективна.
2) Местная терапия:
А. Инъекции в триггерную точку. Триггерная точка при ACNES представляет собой место защемления нерва, поэтому введение в эту зону местного анестетика оказывает и лечебный и (в сложных случаях) диагностический эффект. В качестве анестетика используют обычно 1% раствор лидокаина (10 мл) с добавлением стероидных гормонов или без них. Эффект от лечения определяется как снижение выраженности боли на 50% и более, а длительность эффекта обычно превышает период полувыведения препарата. Добавление стероидных горомнов может привести к более стойкому облегчению боли, возможно, из-за их противовоспалительного действия и ослабления возбуждения нервов. Однако их использование часто связано с побочными эффектами, в основном с атрофией мышц живота и системными побочными реакциями.
Слепой метод введения анестетика может привести к неверной зоне введения, вследствие чего в последнее время рекомендуется использовать ультразвуковой контроль. Использование аппарата УЗИ позволяет ввести лидокаин точно в зону поражения, избежать осложнений (попадания в брюшную полость).
Б. Химический невролиз. В литературе описано воздействие 96% этилового спирта или 5-6% раствора фенола для химического разрушения волокон защемленного нерва. Однако отсутствуют данные о долгосрочной эффективности и безопасности этого метода.
В. Радиочастотная абляция представляет собой обработку нервов или нервных ганглиев электроимпульсами высокой частоты.
Г. В качестве альтернативной методики исследовалось введение ботулинического токсина в триггерную зону под контролем УЗИ, однако отсутствуют данные о долгосрочной эффективности этого метода.
3) Хирургическое лечение:
А. Лапароскопическая передняя неврэктомия ― удаление участка защемленного нерва.
Б. Использование укрепляющей политетрафторэтиленовой сетки на проблемную область для предотвращения сжатия нерва.
Источник
Где в организме бродит Nervus Vagus
Он поддерживает сердцебиение и заставляет потеть. Он помогает говорить и вызывает рвоту. Это блуждающий нерв, и это информационная магистраль, которая соединяет мозг с органами по всему телу.
Все о блуждающем нерве
На латыни блуждающий нерв — Nervus Vagus. Vagus в переводе с латыни означает «странствие». И этот нерв определенно знает, как «бродить». Он простирается от мозга до самого торса.
Попутно он касается ключевых органов, таких как сердце и желудок. Это дает блуждающему нерву контроль над огромным спектром функций организма.
Блуждающий нерв, также называемый «10 черепным нервом» — это самый длинный, разветвленный и сложный из всех черепных нервов (а еще, пожалуй, меньше всего изученный).
Большинство черепных нервов — 12 крупных нервов, которые покидают основание мозга, — достигают лишь нескольких частей тела. Они могут контролировать зрение, слух или ощущение одного пальца на щеке. Но блуждающий нерв играет десятки ролей. И большинство из них — это функции, о которых вы никогда не задумывались, от ощущения внутри уха до мышц, которые помогают человеку говорить.
Читайте также: Toп-9 самых вредных гигиенических привычек
Блуждающий нерв начинается в продолговатом мозге. Это самая нижняя часть мозга и располагается чуть выше, где мозг соединяется со спинным мозгом. Это на самом деле два больших нерва — длинные волокна, состоящие из множества более мелких клеток, которые посылают информацию по всему телу. Один на правой стороне продолговатого мозга, другой на левой. То есть, по сути блуждающих нерва два.
«Создается впечатление, что каждый год какой-то исследователь находит новый орган или систему тела, с которыми взаимодействует этот нерв», — пишет Тиффани Филд, доктор медицины и руководитель Института исследования тактильности при Университете школы медицины города Майами.
Также Филд указывает на то, что ответвления блуждающего нерва соединяют его, в том числе, и с лицевыми мышцами, а также с голосовыми связками.
«Нам известно, что у людей, страдающих от депрессии, снижается активность блуждающего нерва, и это связывают со сглаживанием интонаций в речи и менее активной мимикой», — объясняет она. Еще одна ветвь блуждающего нерва проникает в пищеварительный тракт, где пониженная активность блуждающего нерва связывают с замедлением подвижности желудочно-кишечного тракта, что мешает правильному пищеварению и вызывает некоторые болезни, добавляет Филд.
Из продолговатого мозга блуждающий нерв движется вверх, вниз и вокруг тела. Например, он достигает внутренней части уха. Далее нерв помогает контролировать мышцы гортани. Это часть горла, содержащая голосовые связки. От задней части горла до самого конца толстой кишки части нерва мягко обвивают каждый из этих органов. Он также касается мочевого пузыря и сердца.
Благодаря такому длинному пути, нерв выполняет большое количество функций в организме, в том числе:
- Отвечает за иннервацию слизистой глотки и гортани, наружного слухового канала, черепной ямки.
- Иннервирует легкие, кишечник, пищевод, желудок и сердце.
- Отвечает за движение нёба, глотки, гортани и пищевода.
- Оказывает влияние на выработку желудочного сока и секрецию поджелудочной железы.
Роль этого нерва разнообразна:
- в ухе он обрабатывает чувство осязания, давая понять кому-то, есть ли что-то внутри его уха,
- в горле блуждающий нерв контролирует мышцы голосовых связок (это позволяет людям говорить),
- он также контролирует движения задней части горла и отвечает за рвотный рефлекс, он может вызвать рвоту (чаще всего этот рефлекс просто помогает предотвратить попадание предметов в горло).
Где в организме бродит Nervus Vagus
Читайте также: Почему не лечатся излечимые болезни
Далее вниз блуждающий нерв обволакивает пищеварительный тракт, включая:
- пищевод,
- желудок,
- толстую и тонкую кишку.
Он контролирует перистальтику — волнообразное сокращение мышц, которые перемещают пищу через кишечник.
В большинстве случаев было бы легко игнорировать блуждающий нерв. Это большая часть того, что называется парасимпатической нервной системой. Информация от тела может не только изменить то, как мозг контролирует блуждающие нервы, но также может повлиять на сам мозг. Эти обмены информацией включают в себя сигналы из кишечника.
Бактерии в кишечнике могут производить химические сигналы. Они могут воздействовать на блуждающий нерв, передавая сигналы обратно в мозг. Это может быть одним из способов влияния бактерий в кишечнике на настроение. Было показано, что прямое стимулирование блуждающего нерва может быть полезно для лечения некоторых случаев тяжелой депрессии.
Каковы причины проблем с блуждающим нервом?
Нарушение функционирования блуждающего нерва может развиваться при наличии следующих причин и факторов:
- травмы, при которых был задет участок блуждающего нерва (возможно нарушение прохождения сигналов от мозга к органу);
- хирургическое вмешательство в результате проведения, которого, был задет или ущемлен вагус;
- повышенный показатель сахара в крови нарушает состояние и проходимость сосудов (в результате ухудшается кровоснабжение и деятельность нервных клеток);
- наличие инфекции в дыхательных путях (воспалительный процесс в данной системе может вызвать начало воспаление и в нервных тканях);
- патологии хронического характера (ВИЧ, туберкулез, бронхит хронический). В результате длительности протекания заболевания в организме накапливаются токсины, которые отравляют организм и вызывают развитие воспалительных процессов в тканях, а также и в нервных клетках;
- частое злоупотребление спиртосодержащими напитками (алкогольные токсины в первую очередь оказывают губительное влияние на клетки нервной системы);
- заболевания инфекционного характера в головном мозге (менингит, энцефалит). Патологии нарушают передачу сигналов, а также сильно отравляют головной мозг токсинами;
- аутоиммунные патологии (болезнь Паркинсона, эпилепсия, рассеянный склероз). При данных заболеваниях происходит сбой в работе основных систем организма (иммунной, нервной);
- отравление металлами и химикатами (провоцируют проводимости импульсов по нервным клеткам, а также вызывают сильнейшее отравление);
- наличие обширных гематом в области прохождения нерва (сгустки крови нарушают кровоснабжение в данном участке и могут вызвать развитие процесса воспаления);
- опухолевые процессы в головном мозге доброкачественной или злокачественной природы;
- регулярное повышение показателя внутричерепного давления;
- сильные эмоциональные переживания, длительные стрессы;
- нарушение гормонального баланса в подростковом периоде, во время вынашивания ребенка или в период климакса.
Невралгия (воспаление вагуса)
Чтобы определить причины невралгии, надо понимать, какой отдел был поражен и может проявляться следующими признаками:
| Место локализации воспаления | Симптоматика патологии |
| Голова | Внезапное и беспричинное появление сильных головных болей и головокружения |
| Чувство дискомфорта в ушной зоне | |
| Снижение качества слуха | |
| Шея | Расстройство глотательного рефлекса, ощущение застрявшей пищи в горле |
| Нарушение речи, возможна осиплость голоса | |
| Ухудшение процесса дыхания | |
| Грудь | Боли в грудной области и дискомфорт |
| Нарушение ритмичности дыхания и кашлевого рефлекса | |
| Неритмичные сокращения главной сердечной мышцы | |
| Брюшина | Дискомфорт и неприятные ощущения в брюшной области |
| Внезапные рвотные позывы или появление икоты | |
| Отсутствие каловых масс или диарея |
Неврастения (раздражения блуждающего нерва)
Неврастения — это раздражение некоторых клеток вагуса из-за пережима в результате травмы или опухоли любого из его участков
Признаки зажима нервных клеток блуждающего нерва:
- боль в горле в процессе приема пищи (при отсутствии признаков воспаления слизистой гортани);
- усиленный рефлекторный кашель;
- сильная слабость сменяемая предобморочным состоянием;
- увеличение образования секрета в желудке и поджелудочной железе;
- ускорение продвижения пищи по пищеварительному тракту (вследствие этого пища не успевает полностью перевариться, и организму не хватает необходимых питательных веществ);
- нарушение ритмичности сердечных сокращений и процесса дыхания;
- из-за расширения кровеносных сосудов происходит понижение давления.
В результате снятия напряжения деятельность органов стабилизируется.
Читайте также: Полусухой закон: пьющих россиян вернут в СССР
Блуждающий нерв: анимационная схема
Источник
Невроз желудка: признаки, как диагностировать?
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Сложная и разнообразная деятельность пищеварительных органов иннервируется целой системой нервов, которые входя в их стенки, сплетаются густой сетью, вокруг желез и гладкомышечной ткани, состоящей из пластов нервных клеток, воспринимающих и регулирующих процесс переваривания пищи. Желудок обеспечен такими очень мощными сплетениями, локализующимися между пучками гладких мыщц и расположенными непосредственно под слизистой оболочкой. Невроз желудка (гастроневроз) рассматривается как нарушение его работы вследствие расстройства иннервации при отсутствии органической патологии, как гастроэнтерологической, так и головного мозга.
Современный ритм жизни предрасполагает к нервному истощению, со стрессовыми ситуациями мы сталкиваемся гораздо чаще наших предков, живших более размеренной жизнью. Кроме того, неправильный режим дня и питания — недосып, перекусы на ходу, вредные привычки, состояние неудовлетворенности, и нас начинает тревожить дискомфорт в эпигастральной области, причем регулярно. Клиническая картина не специфична и напоминает многие патологии пищеварительного тракта. Поэтому не стоит глотать анальгетики, таблетки и травки «от желудка». Это повод обратиться к врачу, обследоваться и установить причину расстройства пищеварения.
[1], [2], [3], [4], [5]
Эпидемиология
Распространенность всех видов неврозов растет как в развитых, так и в развивающихся странах, причем за счет случаев со сложными вегетативно-висцеральными нарушениями (органических, в числе которых и невроз желудка). Частота же встречаемости классических форм заболевания уменьшается. По выборочным данным неврозы составляют примерно пятую часть всех неврологических патологий. Заболевание манифестирует в период наивысшей жизненной активности, как правило, после 30 лет. По данным исследований, в основном, обращаются с жалобами на симптоматику, соответствующую неврозу желудка и кишечника, больные, средний возраст которых приблизительно 36-37 лет, большинство из них — женского пола (65-70%). У женщин заболевания невротической этиологии протекают тяжелее и гораздо чаще, чем у мужчин, заканчиваются инвалидизацией.
[6], [7], [8], [9], [10], [11], [12], [13]
Причины невроза желудка
В основе развития гастроневроза лежат в большинстве случаев психологические факторы: частые стрессы и депрессии, физическое и умственное перенапряжение, межличностные конфликты, внутреннее неудовлетворение, психологические травмы. Это в полном смысле — болезнь от нервов. Данное состояние нередко вписывается в клиническую картину неврастении, истерического и обсессивно-фобического невроза.
Факторы риска появления симптомов гастроневроза — переедание или, наоборот, отсутствие аппетита, нарушение режима питания (когда длительный период голода сменяется неумеренным поглощением пищи), злоупотребление спиртным, наркотическая зависимость, курение, отравления.
Индивидуальные личностные особенности также увеличивают риск развития невроза желудка. Очень подвержены данной патологии ипохондрики, мнительные, чрезмерно чувствительные к ощущениям со стороны внутренних органов. Вероятность заболеть возрастает у личностей, плохо контролирующих своим эмоции — частые приступы гнева, зависть, ревность выступают провокаторами заболевания. В группе риска находятся гиперответственные люди, добровольно выполняющие множество обязанностей, имеющие завышенную самооценку и не справляющиеся с повышенной нагрузкой. Как не странно, их антиподы, не желающие принимать решения и отлынивающие от проблем тоже рискуют заболеть данным видом невроза.
К физиологическим факторам, провоцирующим невроз желудка, относятся заболевания пищеварительных органов, нервной системы, психические расстройства, вирусные и бактериальные инфекции, а также — в некоторых случаях раздражение желудка и его невроз вызывается гинекологическими заболеваниями — воспалениями или новообразованиями матки и яичников.
Причины возникновения гастроневроза вроде бы и ясны. Как и другие невротические состояния его вызывает совокупность провоцирующих факторов. Большую роль в возникновении неврозов играет генетическая предрасположенность, конституциональные особенности, травмирующие психику детские впечатления, плохая адаптационная способность к неблагоприятным жизненным ситуациям.
[14], [15], [16], [17], [18], [19], [20]
Патогенез
Личностные акцентуации и индивидуальные психоэмоциональные особенности имеют решающее значение в современной трактовке патогенеза органического невроза любого клинического типа. Толчком к его развитию обычно служит внутренний личностный конфликт с возможностью разнонаправленного разрешения, не всегда соответствующего моральным ценностям индивидуума. Это вызывает продолжительное возбуждение нервной деятельности при резко подчеркнутой эмоциональности переживаний. Индивидуум при этом попадает в стрессовую ситуацию. Диспепсические симптомы стресса ощущали в той или иной мере практически все — ощущение комка в горле, тошноту, рвоту, диарею, отсутствие аппетита и прочие. Разные исследования доказали прямое отношение стресс-факторов к пищеварительному процессу. Постоянное их действие тормозит процесс пищеварения и развивается диспепсия. Неврозы часто сопровождаются гастроэнтерологической симптоматикой.
Патогенез данного нервного расстройства изучен неплохо, хотя, еще есть «белые пятна» в вопросе о выборе симптомокомплекса, определяющего специфические гастроэнтерологические признаки невроза. Основная роль провоцирующего фактора отводится индивидуальным психофизиологическим свойствам личности пациента. Учитываются в механизме развития гастроневроза также патофизиологические особенности пищеварительной системы больного, врожденные либо приобретенные вследствие перенесенных в течении жизни заболеваний, интоксикаций и травм, которые поддерживаются неразрешенным эмоциональным конфликтом и, вместе с тем, могут приводить к формированию стойких дисфункций внутренних органов.
[21], [22], [23], [24], [25], [26], [27]
Симптомы невроза желудка
Гастроэнтерологическую симптоматику классифицируют по двум видам: желудочную и кишечную. Однако, в чистом виде каждый из неврозов встречается крайне редко, намного чаще наблюдаются смешанные формы — невроз желудка и кишечника. Причем сначала, как правило, появляются симптомы невроза желудка, несколько позже к ним присоединяются кишечные колики, запоры или жидкий стул (кишечная симптоматика). Достаточно часто встречается такая, весьма чувствительная форма как гастралгия. Иногда боль в желудке на нервной почве является единственным симптомом со стороны желудочно-кишечного тракта. Некоторые исследователи ее даже рассматривали отдельно, как самостоятельный вид невроза, однако, современная неврология рассматривает ее как клинический органический симптом поражения нервной системы.
Первые признаки гастроневроза могут быть различными, их может быть несколько, из перечисленных ниже, может быть какой-то один:
- тошнота, привычная рвота и/или тяжесть в области желудка после приема пищи, иногда достаточно долго не проходящая;
- внезапные приступы голода, напоминающие «голодную язву»;
- сильная изжога;
- кислая отрыжка;
- желудочные колики, метеоризм;
- отсутствие аппетита, даже запахи вызывают тошноту вплоть до рвоты желчью;
- дискомфорт, боли в эпигастрии
- ощущение преполненности или, наоборот, пустоты в желудке
- неэффективность традиционной гастроэнтерологической терапии.
В симптомокомплексе обычно присутствуют неврологические признаки — тревожность, беспокойство, раздражительность, панические атаки, навязчивые страхи, бессонница, внезапные пробуждения посередине ночи от кошмаров, трудности с засыпанием, головная боль, головокружение, нестабильное артериальное давление. Могут присоединиться симптомы кардиологического невроза — тахикардия, аритмия, тяжесть или боль в загрудинной области, а также — частые позывы к мочеиспусканию. В последнее время смешанная симптоматика встречается гораздо чаще. Для органических неврозов характерно усиление проявлений к вечеру. Обычно они обратимы, продолжаются в среднем полгода, симптомы проходят по мере разрешения психоэмоционального конфликта. Хотя встречаются затяжные течения, которые длятся годами и приводят к необратимым морфофункциональным нарушениям.
Часто развивается невроз желудка при язве, а также его может спровоцировать другое органическое заболевание желудка и близко расположенных к нему органов. Особенно опасны новообразования, протекающие в начале бессимптомно и проявляющие себя невротической симптоматикой. Однако органические нарушения дифференцируют от неврозов, при которых их не выявляют. Благодаря современным методам диагностики заболеваемость гастроневрозами существенно сократилась, поскольку немало их случаев оказались следствием органических патологий, в первую очередь, таким образом себя проявляет язва антрального отдела желудка и/или двенадцатиперстной кишки. А нарушения регуляции желудочной функции при язвенной болезни хоть и сопровождается невротической симптоматикой, но неврозом не является.
Можно выделить такие виды гастроневроза как — секреторные, моторные и сенсорные. Однако они не встречаются в чистом виде, обычно нарушаются сразу все функции, и поэтому современная медицина не считает целесообразным заострять на этом внимание.
Клинические виды нарушения работы желудочно-кишечного тракта без выявления органических поражений весьма многочисленны. Так называемые гастроневрозы попадаются среди них чаще всего. Их еще называют: функциональная, неязвенная или неврогенная желудочная диспепсия, псевдоязвенный синдром, синдром раздраженного желудка и так далее. Трактовка достаточно широкая, однако, специалисты предупреждают — отождествление функциональных патологий желудка только с невротическими некорректно. На самом деле термин «функциональное» намного шире, чем «невротическое», отнюдь не всякое нарушение желудочных функций является проявлением невроза.
Классификация неврозов вообще также не утверждена, однако, неврология выделяет такие их виды: истерический, навязчивых состояний (обсессивно-фобический) и неврастения. Они как правило сопровождаются гастроэнтерологической симптоматикой, которая несколько отличается в зависимости от вида невроза, и это может представлять интерес.
Так, пациенты с истерическим неврозом имеют более выраженные симптомы, сопровождающиеся яркой демонстрацией неблагополучия в желудочно-кишечном тракте, стремление «иметь диагноз», нередко высказывают желание прооперироваться и иногда даже добиваются этого, хотя необходимости в хирургическом лечении у них нет.
Обсессивно-фобический вид невроза характеризуется подчеркнутым соблюдением диетического рациона и режима питания, физической переработкой диспепсических жалоб, настойчивыми поисками у себя раковой опухоли.
Неврастеники же, наоборот, стараются убедиться в том, что у них нет серьезных органических патологий, и осуществляют это посредством прохождения бесконечного числа обследований как амбулаторно, так и в стационаре.
Такой симптом как невротическая рвота в гастроэнтерологии также различают по видам: истерическая и привычная. Первая является симптомом стрессовых ситуаций, является способом эмоционального выражения и имеет демонстративный характер, вторая — возникает часто в состоянии покоя и трактуется как выражение подавленных эмоций. Выделяют также невротическую рвоту, индуцированную, к примеру, наблюдением за близким человеком, у которого был рак желудка, и являющим собой непроизвольное подражание. Симптомы психогенной рвоты отличаются «легкостью» исполнения — отсутствием предварительных мучительных приступов тошноты, не сопровождаются бледностью, потливостью, слюноотдлением. Как правило, они не приводят к заметной потере веса. Хотя бывают и исключения. При тяжелой истерии может в результате многократных рвот возникнуть обезвоживание, деминерализация, другие обменные нарушения.
При гастралгии, наиболее распространенной формой гастроневроза, прослеживается прямая взаимозависимость эмоционального напряжения с появлением признаков функционального желудочного расстройства — боли, жжения, тяжести, тошноты, а также — отсутствие какой-либо связи клинических проявлений с характером питания. Желудок в данном случае является «органом самовыражения».
Основным проявлением гастроневроза может стать аэрофагия — демонстративно громкая, напоминающая вскрик отрыжка как результат заглатывания большего, чем обычно, количества воздуха в процессе еды. Чаще проявляется при истерическом неврозе, часто сопровождающемся в дополнение и кардиологической симптоматикой.
Отвращение к еде, отсутствие аппетита или откровенное обжорство так же может быть выражением невротического расстройства. И тот, и другой тип может сопровождаться рвотой (при булимии — после еды, при анорексии — при виде еды, часто демонстративной (истерической)).
Еще один типичный превалирующий симптом гастроневроза — мучительная изжога, при которой не помогают ни диета, ни гастроэнтерологические препараты.
Неврозы любого вида развиваются, проходя несколько стадий развития. В начале обычно хорошо прослеживается связь нервного расстройства с его причиной, с течением времени эта связь ослабляется и без лечения исчезает полностью. Невротические реакции продолжаются, основываясь на мысленном образе первичного воздействия. Иногда разрешение происходит самостоятельно по мере затухания эмоций и значимости первопричины. В других случаях происходит образование эмоциональных петель, человек зацикливается на мысленном образе. Продолжительное течение приводит к личностной невротизации — в психологическую структуру индивидуума встраиваются патологически измененные качества.
Первая стадия — неврогенная реакция, недолговременная, которая либо быстро проходит сама, либо сменяется второй стадией — астенизацией, в подавляющем большинстве случаев (примерно в 90%) сопровождающейся депрессией. Эта стадия еще самообратима, однако, если ситуация не разрешилась, то происходит формирование невроза как заболевания (третья стадия). На данной стадии еще возможно выздоровление, в редких случаях даже без лечения, но чаще астенизация развивается и происходит невротизация личности.
Последствия и осложнения этого заболевания, в общем-то, не представляющего смертельной угрозы, могут быть все же не слишком приятные. Длительное течение и прогрессирование болезни может привести к хроническому неврозу, появляются морфологические изменения в органах, вызванные бесконечными диагностическими процедурами и приемом гастроэнтерологических препаратов, которые оказывались неэффективными. Больные, прежде чем попасть в поле зрения неврологов и психотерапевтов, неоднократно обследовались и имели на руках кипы документации об этом. Некоторые больные даже были прооперированы. Хирургические вмешательства, проведенные больным на основании их настойчивых жалоб, обычно не просто бесполезны, а и вредны.
При длительном течении заболевания человек перестает адекватно воспринимать действительность, у него постоянно плохое настроение, обостряются сопутствующие болезни, снижается иммунитет. Хронический невроз пагубно сказывается на отношениях с внешним миром, длительная невротизация может привести к нарушению психики.
Диагностика невроза желудка
Гастроэнтерологическая симптоматика невроза неспецифична. Она присуща многим заболеваниям желудочно-кишечного тракта, поэтому диагноз ставится методом исключения органических патологий. Для этого пациент сдает анализы и проходит комплексное гастроэнтерологическое обследование. Инструментальная диагностика обязательно включает фиброгастродуоденоскопию, могут быть назначены другие методы исследования — УЗИ, ренгенография. Дифференциальная диагностика проводится с язвенной болезнью, гастритом, новообразованиями, заболеваниями органов, расположенных в непосредственной близости к желудку.
Когда органические патологии не обнаруживаются, ставится вопрос о неврозе. Пациент переходит в руки невролога и психотерапевта, которые изучив анамнез и образ жизни пациента займутся коррекцией его психоэмоционального состояния.
[28], [29], [30], [31], [32]
Профилактика
Предупреждение невротических расстройств является комплексной задачей, однако, вполне выполнимой. Ее основная цель — это нормализация ритма и образа жизни, обеспечение себе любимому условий, позволяющих расслабиться и снять эмоциональное напряжение, справиться с негативными эмоциями в случае их возникновения.
Очень важно соблюдать приемлемый режим труда и отдыха: обязательно нужно пользоваться ежегодным отпуском, не работать в выходные, высыпаться, стараться проводить побольше времени с любимыми и близкими людьми.
Огромную роль играет полноценное питание, отказ от вредных привычек и активный образ жизни — прогулки на свежем воздухе, посильные физические нагрузки, закаливающие мероприятия повышают нашу стрессоустойчивость.
Нужно стараться избегать конфликтных ситуаций, но не затягивать с их разрешением, если они все же возникли.
Использовать все — аутогенные тренировки, йогу, другие практики, воспитывающие в нас позитивный настрой. Если чувствуете, что не справляетесь, всегда можно обратиться за помощью ?